Шейно-плечевой синдром включает в себя целый комплекс болезненных проявлений, локализующихся в области шеи и рук. Наиболее часто болезнь наблюдается у пациентов старше 35 лет.
Причин развития заболевания достаточно много. Наиболее частым фактором развития болезни является задний симпатический синдром шеи (шейная мигрень), который возникает вследствие сдавливания нервных корешков и кровеносных сосудов. При этом у пациента отмечается ухудшение общего состояния и нарастание негативной симптоматики.
Поэтому при возникновении болей в области шеи, отдающихся в руку, необходимо сразу же обратиться в медицинское заведение для выяснения происхождения болевого синдрома. Это позволит избежать серьезных осложнений.
Причины
Боли в руке, как правило, провоцируются сдавливанием нервных окончаний позвоночника в области шеи. В результате это приводит к тому, что пациент принимает максимально щадящую позу для снятия мышечного напряжения, а избыточная нагрузка на область шеи постепенно формирует дегенеративные нарушения структурных компонентов позвоночного столба.
К развитию шейно-плечевого синдрома способны привести:
- остеохондрозы;
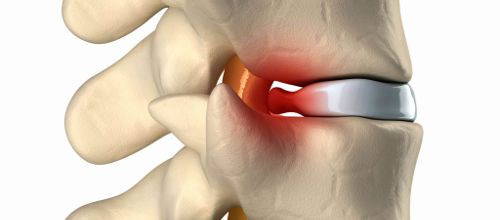
- межпозвоночные грыжи;
- опухолевидные новообразования;
- различные травмы;
- врожденная аномалия развития.
Достаточно часто к развитию болевого синдрома приводят межпозвоночные грыжи
Нередко патология возникает в результате инфекционных процессов в нервных структурах и мышечной ткани позвоночного столба. Во всех случаях обнаружения такой симптоматики требуется обязательная терапия.
Симптоматика заболевания
Возникновение болей в шее и руке в медицине классифицируется, как цервикобрахиалгия. Такое состояние может сопровождаться следующими симптомами:
- боль может быть ноющей, жгучей, стреляющей, тянущей и сверлящей;
- болезненные ощущения постепенно появляются в шейной области, постепенно распространяясь на надплечье, область руки и кисть;
- чаще боль возникает после физических нагрузок, переохлаждений и крайне редко в состоянии покоя;
- в месте локализации боли присутствует легкое жжение и покалывание, а также значительное снижение кожной чувствительности;
- возможно, изменение сухожильного рефлекса с угнетением или оживлением;
- присутствует мышечная слабость в руке;
- кожа может быть сухой, бледной, с «мраморным рельефом»;
- при осмотре у пациента обнаруживается напряжение шейных мышц и боль в паравертебральной точке;
- движение ограничено при наклонах головы, повороте, подъеме и отведении рук.
Поскольку патологический процесс возникает в результате поражения корешков спинного мозга и сплетения плеча, наблюдается нарушение проводимости нервных импульсов.
Диагностика
Перед началом лечения требуется обязательная диагностика для исключения лопаточно–плечевого периартрита, туннельной нейропатии и синдрома лестничной мышцы.
Уточнение диагноза выполняется при помощи ультразвуковой допплегрофии, но при необходимости назначаются:
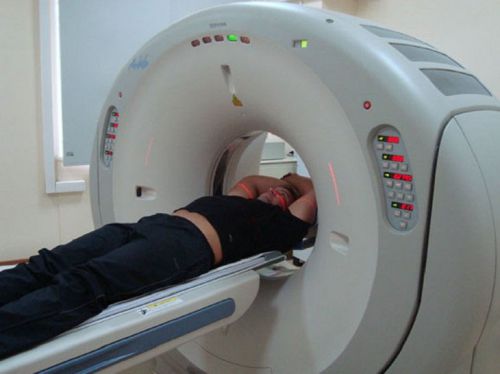
- МРТ;
- рентгенографическое исследование позвоночного столба во всех проекциях;
- электромиография.
Кроме того, необходима обязательная консультация таких специалистов, как вертебролог, травматолог, невролог и ортопед-травматолог.
Процедура МРТ
Методы лечения шейно-плечевого синдрома
Лечение заболевания выполняется при помощи консервативных методик, включая физиотерапию, массаж, рецепты народных целителей и т. д. Только в случае, когда все усилия оказались неэффективными, врач может назначить оперативное вмешательство.
1. Консервативная терапия
В первую очередь рекомендуется обеспечить неподвижность пораженной конечности при помощи иммобилизационной шины или специальной повязки.
Для купирования суставной боли рекомендуется:
- прием анальгетиков и противовоспалительных препаратов (Спазган, Анальгин, Триган и т. д.);
- эффективное действие оказывают нестероидные средства НПВС (Ортофен, Ибупрофен, Диклофенат и т. д.), которые, помимо снятия боли, снимают воспалительный процесс в суставе;
- для регенерации пораженной хрящевой ткани, а также суставов, назначаются хондропротекторы (Дона, Структум, Алфлутоп, Эльбона и т. д.). Глюкозамин, входящий в состав хондропротекторов, участвует в нормализации хрящевой ткани, а хондроитин обеспечивает клеточный рост соединительных тканей. Эти препараты рекомендуются к применению сразу после диагностирования заболевания и требуют длительного приема;
- для нормализации психологического состояния пациента и нейтрализации депрессий нередко назначаются седативные и успокаивающие препараты (Валериана, Пустырник, Новопассит, Персен и т. д.);
- при тяжелом развитии симптоматики назначаются кортикостероидные инъекционные препараты, которые вводятся внутрисуставно (Дипроспан, Кеналог, Метипред, Гидрокортизон и т. д.). Кортикостероиды используются только при неэффективности всех остальных способов лечения.
Кроме того, для усиления иммунной системы назначается курс витаминотерапии и, особенно витаминов группы В и Ретинола. Витамин В необходим для устранения боли и восстановления пораженных тканей. Ретинол обладает антиоксидантным свойством, предупреждая разрушение суставной ткани, повышая сопротивляемость к развитию инфекционных заболеваний и обеспечивая рост хрящей.
2. Физиотерапия
При цервикобрахиалгии могут быть назначены физиотерапевтические мероприятия, которые выполняются в комплексе с медикаментозным лечением для того, чтобы максимально быстро устранить болевой синдром и раскрыть возможность для воздействия других методов лечения.
В зависимости от тяжести состояния могут назначаться:
- магнитотерапия;
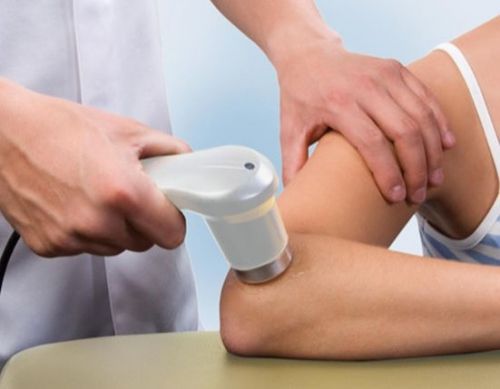
- фонофорез;
- рефлексотерапия;
- лазерное лечение;
- лечение звуковыми волнами.
Фонофорез нередко используют для лечения болевого синдрома
Эти методики абсолютно по-разному действуют на организм пациента, но все они преследуют одну цель – это снятие воспалительной реакции, мышечного спазма, а также нормализации биохимических процессов и лимфотока.
3. ЛФК
Невозможно лечить заболевание без ЛФК, так как только с ее помощью возможно восстановление двигательной активности, укрепление мышц, в том числе шейного отдела, Кроме того, лечебная физкультура способствует снятию боли.
При этом заболевании рекомендуется выполнение следующего комплекса ЛФК:
- пациенту необходимо выполнять поворот и наклон головы с одновременным противодействием ладонью их активному давлению. Это необходимо для чередования статического мышечного напряжения и расслабления;
- в положении стоя нужно зафиксировать руки на поясе, а затем вращать плечевыми суставами по направлению вперед и назад;
- больная рука кладется на противоположную и с помощью здоровой руки необходимо осторожно приподнимать больную руку, поддерживая за локоть;
- руки соединяются за спиной в замок, а затем больная рука вытягивается по направлению вниз.
Такую гимнастику вполне возможно выполнять самостоятельно, но следует помнить, что нагрузки должны быть постепенными, а занятия регулярными. После того как устранена острая симптоматика заболевания, врач может назначить курс расслабляющего массажа, способствующего разогреву и улучшению кровоснабжения в мягких тканях. Кроме того, хорошую эффективность показывает гирудотерапия, которая в течение 5 сеансов позволяет избавиться от боли, однако в этом случае следует исключить вероятность развития аллергии.
4. Оперативное вмешательство
При невозможности вылечить цервикобрахиалгию с помощью традиционной терапии, врач может рекомендовать проведение хирургического вмешательства, которое заключается в удалении межпозвоночных грыж, дополнительного ребра, рассечении измененной лестничной мышцы и т.д. Возможность хирургического вмешательства обсуждается в индивидуальном порядке, с учетом общего состояния здоровья пациента и абсолютной неэффективности других способов лечения.
5. Способы народного лечения
Для лечения заболевания достаточно часто применяются нетрадиционные способы лечения, которые проверены и рекомендованы народными целителями на протяжении многих десятилетий.
Неплохой результат показывает прикладывание теплого компресса со столовым хреном, которые предварительно протирается через мелкую терку. Подготовленная масса слегка подогревается и выкладывается на марлевую повязку. Сверху повязка накрывается пищевой пленкой и слоем ваты или марли. Компресс выдерживается на пораженной области в течение 10-12 часов.
Теплый компресс
Можно растирать больное плечо настоянными на спирту цветами календулы. Такая настойка хорошо снимает воспалительный процесс в пораженном плече и позвоночнике. Для приготовления настойки необходимо залить 50 гр. сухой календулы 0, 5 литрами водки или разведенного до 40 градусов спирта и оставить для настаивания в течение 10-15 суток.
Еще одним эффективным средством является компресс и свежих листьев лопуха, предварительно промытых горячей водой. По мере того как листья лопуха высыхают, повязку необходимо менять до получения необходимого результата.
Необходимо помнить, что любое лечение, в том числе и народное, можно проводить только после предварительной консультации с врачом, так как это способно спровоцировать тяжелые осложнения.
Профилактические мероприятия
Предотвратить развитие заболевания, а также приостановить уже начавшийся воспалительный процесс, можно с помощью профилактики, которая включает в себя:
- предупреждение стрессовых ситуаций и эмоциональных потрясений;
- важно уделять достаточно времени физическим и закаливающим процедурам;
- рекомендуется заниматься плаванием и гулять на свежем воздухе;
- необходимо пересмотреть рацион питания, исключив из него острые, копченые, жирные и сладкие блюда;
- следует отказаться от вредных привычек (курение, употребления алкогольных напитков и т. д.);
- при малейших травмах позвоночника необходимо сразу же обратиться к высококвалифицированному специалисту для оказания неотложной помощи.
Следует учитывать, что лечение шейно-плечевого синдрома – это достаточно сложный и длительный процесс и положительный результат во многом зависит от своевременного обращения за медицинской помощью.
Это необходимо для уточнения диагностики, так как симптомы цервикобрахиалгии достаточно часто напоминают другие заболевания суставов (растяжения, травмы и т. д.). Наиболее эффективен комплексный подход, включающий в себя все способы борьбы с заболеванием. Назначать лечение с дальнейшим наблюдением за состоянием пациента, должен только высококвалифицированный специалист и лучше всего к нему обратиться при первых негативных проявлениях в области плеча. Это позволит избежать тяжелых осложнений в дальнейшем.
Частые вопросы
Какие симптомы характерны для шейно-плечевого синдрома?
Шейно-плечевой синдром проявляется болями в области шеи, плеч и верхней части спины, ощущением онемения или покалывания в руках, ограничением подвижности шеи и плеч.
Каковы причины возникновения шейно-плечевого синдрома?
Шейно-плечевой синдром может быть вызван множеством факторов, включая длительное сидение за компьютером, неправильную осанку, травмы, стресс, артрит, остеохондроз шейного отдела позвоночника и другие заболевания.
Каковы методы лечения шейно-плечевого синдрома?
Лечение шейно-плечевого синдрома может включать физическую терапию, массаж, упражнения для укрепления мышц, применение лекарственных препаратов, иногда может потребоваться хирургическое вмешательство. Также важно избегать длительного сидения в одной позе и выполнять упражнения для разминки в течение дня.
Полезные советы
СОВЕТ №1
Правильная осанка и упражнения для укрепления мышц шеи и плечевого пояса могут помочь предотвратить шейно-плечевой синдром. Регулярные занятия йогой или пилатесом также могут быть полезны.
СОВЕТ №2
Важно правильно организовать рабочее место: подберите удобное кресло, настройте монитор на уровне глаз и используйте эргономичную клавиатуру. Регулярно делайте перерывы для разминки и упражнений.
СОВЕТ №3
Избегайте длительного сидения в одной позе, особенно с наклоненной головой. Постарайтесь чаще менять положение тела и делать упражнения для растяжки и укрепления мышц шеи и плечевого пояса.