Вертеброгенная торакалгия или вертебральная торакалгия – это боли в грудной клетке в результате ущемления, воспаления, раздражения нервов при заболеваниях позвоночника. Наиболее частой причиной патологического процесса считается остеохондроз, особенно при осложненном течении и образовании межпозвонковых грыж. В международной классификации болезни МКБ 10 заболеванию присвоен код М 54.6.
О других причинах торакалгии можно узнать здесь.
Причины
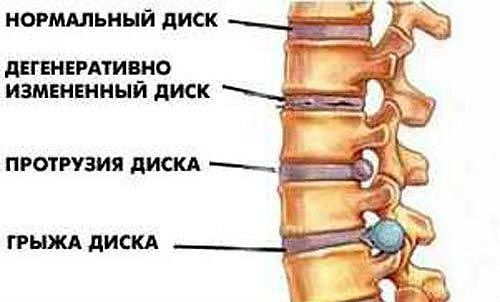
Торакалгия вертеброгенной природы обычно развивается на фоне дегенеративно-дистрофических заболеваний позвоночного столба, при которых повреждаются межпозвонковые диски. Разрушение диска приводит к нарушению его амортизирующих свойств, сужению расстояния между позвонками и ущемлению спинномозговых корешков в области грудного отдела позвоночника. Заболевание может развиваться вследствие травм спины, вирусных инфекций, наследственных патологий опорно-двигательного аппарата. Наиболее распространенной причиной болей в грудной клетке принято считать осложненное течение остеохондроза.
Остеохондроз – самая распространенная причина торакалгии вертеброгенной природы
Основные причины вертеброгенной торакалгии включают:
- остеохондроз позвоночного столба, сопровождающийся протрузиями и грыжами межпозвонковых дисков;
- искривление позвоночника – патологический кифоз и лордоз, сколиоз;
- травмы спины в области грудного отдела позвоночного столба;
- спондилоартроз – дегенеративное поражение фасеточных суставов позвонков;
- герпетическая инфекция, вызывающая воспаление межреберных нервов – опоясывающий лишай;
- спазм мышечного каркаса спины – мышечно-тонический синдром;
- интенсивная осевая нагрузка на позвоночник вследствие тяжелого физического труда или занятий спортом;
- болезнь Шейермана-Мау – деформация позвоночника в период роста скелета и развитие патологического кифоза.
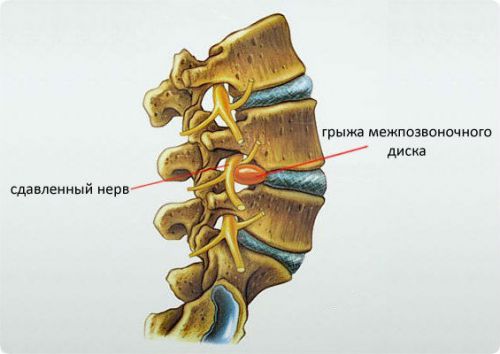
При воздействии неблагоприятных факторов нервные корешки повреждаются вследствие сдавливания смещенными позвонками, грыжевыми выпячиваниями и осколками деформированной костной ткани. Спинномозговые нервы могут раздражаться спазмированными окружающими мышцами или воспаляться в результате воздействия инфекции.
По характеру возникновения вертебральная торакалгия делится на несколько видов:
- Травматическая форма – надрыв нервного корешка.
- Компрессионная форма – ущемление нервного корешка.
- Воспалительная форма – воспалительный процесс нервной ткани корешка.
Сдавливание спинномозгового нерва приводит к болевому и корешковому синдрому
При любой форме заболевания спинномозговой нерв отекает, увеличивается в объеме, что приводит к нарушению кровотока и метаболизма нервной ткани в участке патологии. Это вызывает болевой синдром различной степени интенсивности и неврологические проявления. Повреждение нервной ткани корешка той или иной природы нарушает проведение нервного импульса и приводит к ухудшению функции органов и частей тела, которые иннервирует пораженный спинномозговой нерв.
Клиническая картина
Основным признаком вертебральной торакалгии, что следует из названия патологического состояния, является болевой синдром вследствие поражения корешка. Торакалгия в переводе с латинского языка означает боль в области грудной клетки. Основным проявлением болезни является корешковый синдром, который включает такие симптомы:
- ноющие боли;
- усиление болевых ощущений при вдохе, чихании, кашле, поворотах и наклонах туловища;
- расположение боли на одной стороне грудной клетки или болевые ощущения имеют опоясывающий характер;
- распространение боли по ходу межреберных промежутков, где проходят межреберные нервы;
- прострелы интенсивных болей в позвоночник, шею, руку на стороне поражения;
- появление парестезии – чувство онемения, жжения кожи, «ползания мурашек»;
- нарушение чувствительности по ходу пораженного нерва;
- напряжение мышц грудной клетки в участке патологического процесса (мышечный дефанс);
- вегетативные нарушения – панические атаки, чувство комка в горле и нехватки воздуха.
В случае дегенеративно-дистрофических заболеваний позвоночного столба выявляют хруст при движении, нарушение осанки приводит к деформации грудной клетки. Опоясывающий лишай сопровождается мелкой болезненной сыпью с прозрачным содержимым по ходу межреберных промежутков. Торакалгия вертеброгенной природы часто сопровождается мышечно-тоническими проявлениями – стойким повышением тонуса мышц с возникновением болей в очаге патологии и других участках тела.
Висцеральный синдром необходимо дифференцировать с болезнями внутренних органов
В клинической картине торакалгии также выделяют висцеральный синдром, который возникает при повреждении нервов, иннервирующих внутренние органы. Заболевание может протекать по типу стенокардии, инфаркта миокарда, эзофагита, плеврита, язвенной болезни желудка. При этом могут наблюдаться функциональные нарушения со стороны внутренних органов, но органические проявления не выявляют. Симптомы висцеральных нарушений требуют дифференциальной диагностики с истинными заболеваниями органов грудной и брюшной полости.
Клинические варианты
Боли в грудной клетке могут иметь различную локализацию. По возникновению болевого синдрома в той или иной части груди выделяют несколько клинических вариантов заболевания:
- Торакалгия позвоночника в нижнем шейном отделе – болевые ощущения локализуются в надключичной и подключичной ямке, верхней половине грудной клетки, распространяются в шею, нижнюю челюсть, руку на стороне поражения. Болевые ощущения усиливаются при движении туловища.
- Торакалгия позвоночника в верхнем грудном отделе – ноющая боль за грудиной, не связанная с движением тела, распространяется в межлопаточную область.
- Торакалгия в лопаточно-реберной области – ноющая или колющая боль, возникающая в левой части грудной клетки, ощущается между лопатками, в области соска и подмышечной ямке. Дискомфорт усиливается при глубоком дыхании.
- Торакалгия в области передней грудной стенки – ноющая и длительная боль, которая усиливается при движении.
Появление болей зависит от поражения различных нервных стволов и помогает поставить правильный диагноз заболевания.
Диагностика и лечение
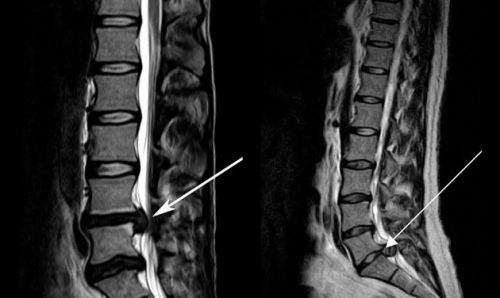
Перед проведением лечения вертебральной торакалгии врач-невропатолог назначает дополнительные методы обследования и консультацию профильных специалистов для исключения заболевания внутренних органов. Рекомендуют рентгенографию грудной клетки, ЭКГ, КТ (компьютерная томография), МРТ (магнитно-резонансная томография). Проявления висцерального синдрома требует осмотра больного пульмонологом, кардиологом, гастроэнтерологом. При подозрении на травму позвонков пацинета направляют на консультацию к травматологу, а при искривлении позвоночника – к ортопеду.
На компьютерной томограмме стрелкой указана межпозвонковая грыжа
После установления диагноза и причины патологического процесса назначают лечение, которое включает:
- нестероидные противовоспалительные препараты (НПВС) – снимают воспалительный процесс и устраняют болевой синдром (диклофенак, мовалис, нимесулид);
- новокаиновые блокады с добавлением глюкокортикоидов (дексаметозан, гидрокартизон) – быстрое достижение обезболивающего эффекта;
- миорелаксанты – устраняют патологический мышечный спазм и мышечно-тонические проявления (мидокалм, сирдалуд, баклофен);
- нейропротекторы – улучшают метаболизм и кровоток в нервной ткани корешков (тиоктовая кислота, комплекс витаминов группы В);
- местное лечение – втирание мазей на основе НПВС;
- физиотерапия – улучшает кровоток и метаболизм (электрофорез, криотерапия, магнитотерапия, УВЧ);
- массаж – расслабляет мышцы и улучшает кровоток в очаге воспаления;
- мануальная терапия – восстанавливает физиологическое положение позвонков относительно друг друга, снижает спазм мышц;
- лечебная физкультура (ЛФК) – укрепляет мышечно-связочный аппарат, нормализует амплитуду движений, предотвращает ущемление нервов.
Массаж, физиопроцедуры и ЛФК назначают после прохождения медикаментозного лечения и устранения острого болевого синдрома.
Вертеброгенная или вертебральная торакалгия – распространенный болевой синдром при поражении нервных корешков вследствие дегенеративно-дистрофических заболеваний позвоночника. Своевременная диагностика болезни, которая привела к поражению нерва, и комплексная терапия обуславливают эффективное устранение боли без потери качества жизни.
Частые вопросы
Каковы основные причины возникновения вертеброгенной торакалгии?
Основные причины возникновения вертеброгенной торакалгии включают остеохондроз, сколиоз, травмы позвоночника, воспалительные процессы в позвоночнике и другие патологии, связанные с изменениями в структуре позвоночника.
Какие симптомы обычно сопровождают вертеброгенную торакалгию?
Симптомы вертеброгенной торакалгии могут включать боль в области грудной клетки, ощущение онемения или покалывания, ограничение подвижности в грудном отделе позвоночника, болезненность при пальпации позвоночника и др.
Каковы методы диагностики и лечения вертеброгенной торакалгии?
Для диагностики вертеброгенной торакалгии могут применяться рентгенография, магнитно-резонансная томография, компьютерная томография. Лечение может включать физиотерапию, лекарственную терапию, мануальную терапию, физическую реабилитацию и в некоторых случаях хирургическое вмешательство.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для точного диагноза и назначения соответствующего лечения. Вертеброгенная торакалгия может иметь различные причины, поэтому важно получить профессиональную консультацию.
СОВЕТ №2
Изучите методы физической терапии и рекомендации по упражнениям для укрепления мышц спины. Регулярные упражнения могут помочь уменьшить боль и улучшить общее состояние спины.
СОВЕТ №3
Избегайте длительного сидения или стояния в одной позе. Регулярные перерывы и изменение положения тела могут помочь снизить нагрузку на позвоночник и уменьшить риск обострения вертеброгенной торакалгии.