Спинальная мышечная атрофия (амиотрофия) – это группа генетических заболеваний, при которых развивается прогрессирующая атрофия мышц в результате поражения нейронов передних рогов спинного мозга. Болезнь чаще развивается в первые годы после рождения и имеет неблагоприятный исход. Возникновение патологического процесса в зрелом возрасте характеризуется медленным нарастанием симптомов и более благоприятным течением. До сих пор не найдено эффективное лечение спинальной атрофии мышц. Однако учеными многих стран мира ведутся медицинские разработки лекарственного препарата, который сможет стать прорывом в терапии тяжелой неврологической болезни.
Причины
Амиотрофия развивается при мутации гена в 5 хромосоме, который получил название SMN (survival motor neuron). Он передается по аутосомно-рецессивному типу и вызывает развитие болезни только при получении измененного генетического материала от обоих родителей, что бывает довольно редко.
Носительство гена не влияет на состояние здоровья. Научными исследованиями доказано, что каждый 40-й человек имеет мутацию гена мышечной атрофии.
Ген SMN влияет на выработку специфического белка, который необходим для жизнедеятельности мотонейронов, расположенных в передних рогах спинного мозга. В результате нервные клетки не выполняют основные функции – проведение нервных импульсов из центральных отделов на периферию к мышечным волокнам. Изменение иннервации мышц приводит к нарушению кровотока, обменных процессов и сократимости, что со временем вызывает их ослабление, уменьшение в объеме, неспособность поддерживать нормальную двигательную активность.
Гибель двигательных нейронов происходит в передних отделах спинного мозга, при этом имеет симметричную локализацию. Этот характерный признак рассматривается в пользу диагноза спинальной мышечной атрофии. В некоторых случаях не удается подтвердить наследственный характер заболевания. Приобретенные формы болезни могут возникать в результате травм спинного мозга, инфекционного поражения центральной нервной системы сифилисом, эндокринных нарушений при сахарном диабете, авитаминозе.
Клиническая картина
Амиотрофия имеет несколько форм, которые отличаются возрастом появления первых симптомов, тяжестью течения патологического процесса и продолжительностью жизни больных. Заболевание характеризуется развитием инвалидности, которая сопровождается нарушением двигательной активности и неспособностью к самообслуживанию в быту. В тяжелых клинических случаях больные требуют постоянного врачебного наблюдения и посторонней помощи в повседневной жизни.
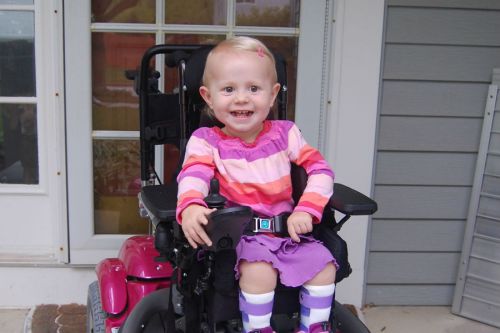
Амиотрофия приводит к инвалидности с раннего детского возраста
Передвижение возможно с помощью инвалидных кресел, ходунков, костылей, трости. Летальный исход наступает вследствие застойных осложнений со стороны дыхательной и сердечно-сосудистой системы, которые проявляются тяжелыми пневмониями и сердечной недостаточностью. В патологический процесс не вовлекаются чувствительные нервные волокна, поэтому сохраняются все виды чувствительности. Интеллект и ментальные функции не страдают и при обучении ребенка хорошо развиты.
Тип 1 (болезнь Верднига-Гоффмана)
Болезнь Верднига-Гоффмана была открыта в конце 18-го века известными врачами-невропатологами, в честь которых она и была названа. Они описали самый тяжелый 1 тип заболевания с неблагоприятным прогнозом и значительными нарушениями в двигательной активности конечностей. Во времена открытия болезни и по сей день прогноз для жизни больных остается неутешительным, часто пациенты умирают в раннем детском возрасте.
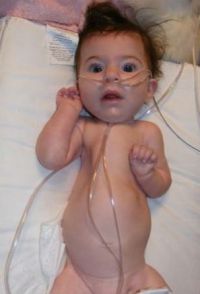
Патологический процесс в спинном мозге может развиваться во время внутриутробного периода. В таких случаях обнаруживают слабую активность плода и редкое шевеление во второй половине беременности. После рождения симптомы заболевания нарастают на протяжении первых 6-ти месяцев жизни ребенка. Отмечают вялость двигательной активности – новорожденный обычно лежит в распластанной позе на спине (поза «лягушки»), не переворачивается, редко сгибает и разгибает ножки. Характерный симптом заболевания – хаотичное подергивание пораженных мышц, которое носит название фасцикуляция.
Уплощенная грудная клетка вследствие недоразвития межреберных мышц
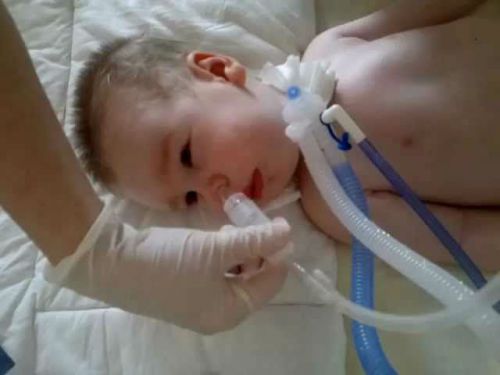
В результате повреждения мотонейронов и нарушения поступления нервных импульсов из головного мозга мышцы не развиваются, уменьшаются в объеме. Атрофия мышечных волокон может скрываться под хорошо развитым подкожно-жировым слоем в начале развития болезни. При обследовании не определяют сухожильные рефлексы нижних, реже верхних конечностей. Возникают проблемы с дыханием и глотанием вследствие нарушения иннервации глотки, межреберных и брюшных мышц, диафрагмы. Это вызывает появление застойной и аспирационной пневмонии, что при несвоевременной диагностике приводит к летальному исходу.
Болезнь Верднига-Гоффмана характеризуется деформацией скелета в силу неспособности ослабленных мышц удерживать кости в анатомически правильном положении. При попытках ребенка сидеть формируется искривление позвоночника, развивается сколиоз и патологический кифоз. Атрофия межреберных мышц приводит к уплощению грудной клетки, что в свою очередь усугубляет работу сердца и органов дыхания. В начале болезни поражается мускулатура нижних конечностей, вследствие этого ребенок не может становиться на ноги, не способен ходить, на протяжении всей жизни прикован к инвалидному креслу. Атрофия мышц головы и шеи затрудняет движения головой, а снижение силы верхних конечностей не дает развиваться навыкам самообслуживания в быту.
Тип 2 (младенческая форма)
Младенческая форма или 2 тип спинальной мышечной атрофии формируется у детей в возрасте 7-18 месяцев и диагностируется при попытках ребенка ползать, сидеть, ходить самостоятельно. С самого рождения отмечают вялую двигательную активность новорожденных, задержку в физическом развитии, снижение сухожильных рефлексов. Младенческая форма протекает легче 1 типа заболевания, характеризуется медленным прогрессированием атрофии мышц, продолжительность жизни больных обычно достигает 16-18 лет.
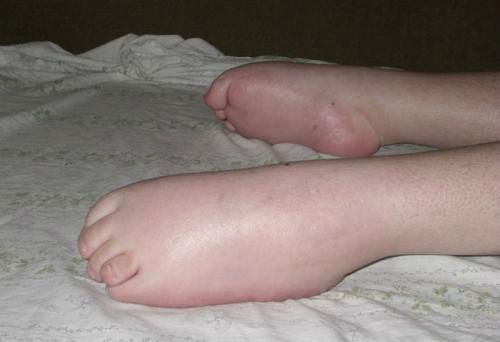
Вид нижних конечностей при 1 и 2 типе амиотрофии
Дети способны самостоятельно сидеть, ползать, вставать на ноги, но не могут ходить без посторонней помощи. В быту сохраняются навыки самообслуживания, что также дает возможность приобщить детей к самостоятельному обучению. Дыхательная деятельность не затруднена, глотательные рефлексы сохранены. Однако в силу низкой двигательной активности пациенты уязвимы к респираторным заболеваниям и воспалению легких, что значительно ухудшает здоровье и может привести к тяжелым осложнениям.
Тип 3 (ювенильная форма, болезнь Куленберга-Веландера)
Болезнь Куленберга-Веландера или ювенильная форма возникает после достижения двухлетнего возраста, часто развивается в период полового созревания. Характеризуется медленным прогрессирующим течением. Такие больные в начале развития патологии способны самостоятельно ходить, подниматься по лестнице, садиться на стул или кровать и вставать.
Дыхательные нарушения при спинальной атрофии могут привести к смертельному исходу
Однако со временем двигаться становится труднее, для выполнения элементарных движений приходится прибегать к значительным усилиям. В результате гипертрофируются (утолщаются) мышцы бедра и ягодиц. В первую очередь страдают мышцы ног, затем в патологический процесс вовлекаются мышечные группы спины, шеи, верхних конечностей. Способность к передвижению и самообслуживанию сохраняется довольно длительное время, но неизбежным исходом заболевания является инвалидность – больные вынуждены пользоваться инвалидной коляской.
Тип 4 (взрослая форма)
Взрослая форма болезни встречается гораздо реже вышеперечисленных типов заболевания и развивается в возрасте старше 30-40 лет. Она характеризуется медленным прогрессированием и благоприятным исходом. В патологический процесс вовлекаются преимущественно мышцы головы и шеи, что не влияет на потерю трудоспособности и не приводит к нарушению двигательной активности. Характерным клиническим признаком считается подергивание языка, слабая мимика и ограничение подвижности головы. Чем позже появляются первые симптомы амиотрофии, тем благоприятнее прогноз для жизни.
Диагностика и лечебная тактика
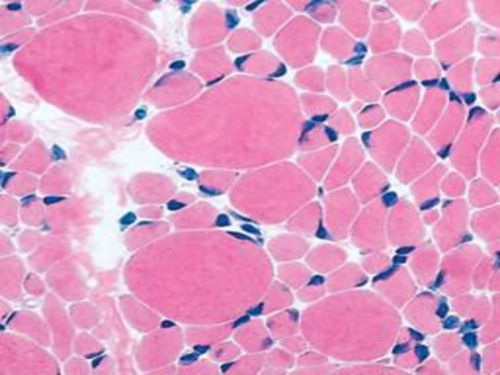
Диагноз заболевания устанавливают по характерным клиническим признакам и результатам неврологического обследования. Подтверждают амиотрофию путем биопсии пораженных мышц, где обнаруживают патологические изменения. Проводят компьютерную и магнитно-резонансную томографию (КТ, МРТ) для обнаружения нарушений в области передних отделов спинного мозга. Назначают нейромиографию с целью выявления замедления или отсутствия процессов передачи нервных импульсов.
Микроскопия пораженных мышечных волокон при амиотрофии
Следует понимать, что современная медицина не может вылечить заболевание. Терапия направлена на поддержание жизненных функций больного и предупреждение осложнений. Консервативное лечение включает:
- лекарственные средства для улучшения проведения нервных импульсов из центральных отделов нервной системы на периферию – нивалин, прозерин;
- препараты для нормализации обменных процессов и улучшения микроциркуляции нервной и мышечной ткани – оротат калия, актовегин, лидаза, никотиновая кислота;
- комплексы витаминов группы В для улучшения иннервации мышц – мильгамма, нейромультивит;
- ноотропные препараты для улучшения кровотока в нервной ткани и активизации метаболизма – ноотропил, пирацетам;
- физиопроцедуры для закрепления положительного эффекта лекарственных средств – парафин, магнитотреапия, УВЧ;
- массаж для нормализации тонуса мышц, восстановления кровотока, предотвращения контрактур (неподвижности) суставов;
- лечебную гимнастику для тренировки мышц, укрепления связок, нормализации работы сердца и органов дыхания;
- ортопедические приспособления для поддержания нормальной работы грудной клетки, верхних и нижних конечностей.
В терминальных стадиях развития болезни могут понадобиться реанимационные мероприятия и перевод на искусственную вентиляцию легких вследствие необратимых изменений мышц, участвующих в процессе дыхания.
Спинальная мышечная атрофия относится к тяжелому неврологическому заболеванию, связанному с поражением двигательных путей передних рогов спинного мозга. Разработки инновационного препарата, который сможет восполнить недостающий нейронный белок, дает надежду больным на выздоровление.
Частые вопросы
Что такое спинальная мышечная атрофия?
Спинальная мышечная атрофия (СМА) – это группа генетических заболеваний, которые приводят к прогрессивной атрофии и ослаблению скелетных мышц из-за потери моторных нейронов в спинном мозге.
Каковы симптомы спинальной мышечной атрофии?
Симптомы СМА могут включать слабость мышц, проблемы с дыханием, нарушения движений и проблемы с глотанием. У детей с СМА также может наблюдаться задержка в развитии и проблемы с питанием.
Каковы методы лечения спинальной мышечной атрофии?
Лечение СМА включает физическую терапию, респираторную поддержку, лекарства, в том числе генно-терапевтические препараты, и другие методы поддержки для улучшения качества жизни пациентов.
Полезные советы
СОВЕТ №1
Обратитесь к врачу-неврологу для получения точного диагноза и назначения соответствующего лечения.
СОВЕТ №2
Изучите специальные упражнения и методики физической терапии, которые помогут укрепить мышцы и улучшить общее состояние при спинальной мышечной атрофии.
СОВЕТ №3
Обратите внимание на правильное питание, богатое белками, витаминами и минералами, необходимыми для поддержания мышечной ткани.