Миелит – это воспаление спинного мозга. Воспалительный процесс возникает в белом и сером веществе нервной ткани, что приводит к нарушению чувствительности, двигательной активности и функции тазовых органов. Патология развивается вследствие инфекционных, травматических, аутоиммунных факторов, имеет острое начало и тяжелое течение. Миелит в ряде случаев приводит к развитию инвалидности, при несвоевременном лечении вызывает смертельный исход. Болезнь встречается как у детей, так у взрослых пациентов.
Причины
Заболевание развивается вследствие влияния различных неблагоприятных факторов, которые приводят к воспалению ткани спинного мозга. Это вызывает нарушение проведения нервных импульсов по чувствительным и двигательным путям ниже места расположения патологического процесса.
В зависимости от причины воспаления в спинном мозге выделяют несколько форм миелита.
- Инфекционный – возникает при влиянии болезнетворных бактерий и нейрогенных вирусов: первичный – развивается при воздействии патогенных микроорганизмов преимущественно на нервную ткань (полиомиелит); вторичный – развивается при общеинфекционном процессе и последующем заносе бактерий или вирусов в нервную ткань (корь, скарлатина, герпетическая инфекция).
- Травматический – возникает в результате открытой или закрытой травмы позвоночника и вторичного инфицирования спинного мозга (переломы позвоночного столба, резаные, колотые, огнестрельные раны).
- Аутоиммунный – возникает вследствие поражения нервной ткани аутоантителами (рассеянный склероз, болезнь Девика, ревматические заболевания). Подробную информацию о белезни Девика (оптикомиелите) можно прочитать здесь.
- Токсический – возникает при эндогенном (уремия) и экзогенном (соли тяжелых металлов, спирт) отравлении организма с вовлечением в патологический процесс нервной ткани спинного мозга.
- Поствакцинальный – возникает после введения сывороток с нарушением правил вакцинации и сроков хранения.
- Врожденный – возникает при нарушении эмбрионального развития нервной трубки, что приводит к гидромиелии (порок развития) и сирингомиелии (прогрессирующее хроническое заболевание), которая возникает на фоне распада нервной ткани и образования полостей.
Миелит начинается с лихорадки и общего недомогания
Часто патологический процесс развивается на фоне остеомиелита позвоночника – гнойного воспаления тел позвонков с последующим разрушением костной ткани. Остеомиелит позвоночника приводит к нарушению анатомического строения позвоночного столба, сдавливанию спинного мозга, заносу болезнетворной микрофлоры в нервную ткань.
Клиническая картина
В большинстве клинических случаев заболевание имеет острое, реже подострое начало. В первые дни болезни возникают симптомы интоксикации: лихорадка, головная боль, дискомфорт в мышцах, ознобы, потливость. Затем появляется неврологическая симптоматика. Характер неврологических признаков зависит от тяжести поражения спинного мозга.
Чаще встречается поперечная форма патологии, при которой в воспалительный процесс вовлекается весь поперечник спинного мозга. Поперечный миелит вызывает нарушение двигательных функций, чувствительной сферы, ухудшение работы тазовых органов и трофические изменения. Очаговый миелит характеризуется образованием небольших очагов воспаления, которые локализуются в разных частях спинного мозга и вызывают менее тяжелое поражение нервной системы. При этом могут встречаться либо чувствительные, либо двигательные нарушения в зависимости от поражения проводниковых путей.
Поперечный миелит протекает более тяжело, чем очаговая форма болезни. Характер неврологической симптоматики зависит от уровня расположения патологического процесса. Чем выше локализация воспаления, тем тяжелее двигательные нарушения. При этом возникает опасность остановки дыхания. Больные теряют способность к передвижению и самообслуживанию, прикованы к постели. Стойкие неврологические последствия развиваются после тяжелой формы полиомиелита – инфекционного заболевания, поражающего детей до 5-ти лет и вызывающего тяжелые спинальные параличи конечностей, нарушение дыхания и сердечной деятельности.
Двигательные нарушения зависят от уровня поражения нервной ткани спинного мозга
Неврологические симптомы при миелите:
- умеренные корешковые боли (при воспалении нервных корешков) в спине, грудной клетке, верхних или нижних конечностях;
- слабость в ногах и руках;
- парестезии в конечностях (ощущение покалывания, жжения, онемения в пальцах рук или ног);
- нарушение чувствительности (болевой, глубокой, температурной, тактильной);
- трофические изменения тканей (появление пролежней, трофических язв);
- нарушение функции толстого кишечника и мочевого пузыря (запоры и недержание кала, задержка и самопроизвольное выпускание мочи).
Характер неврологической симптоматики зависит от уровня поражения спинного мозга.
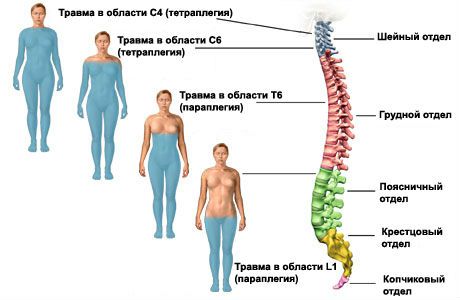
- Поражение шейного отдела на уровне первых сегментов – тетраплегия (нарушение движений в верхних и нижних конечностях) с явлениями спастичности мышц, раздражение диафрагмального нерва, затруднение дыхательной функции, бульбарные симптомы (ухудшение глотания, изменение речи), нарушение чувствительности ниже места патологии.
- Поражение шейного отдела на уровне утолщения – вялая параплегия (атония и атрофия мышц) верхних конечностей, спастическая параплегия (повышение мышечного тонуса) нижних конечностей, изменение чувствительности по проводниковому типу.
- Поражение грудного отдела – паралич ног с явлениями спастичности, гиперрефлексия (усиление рефлекторного ответа) нижних конечностей, появление патологических рефлексов (в норме не выявляются), клонические судороги, выпадение брюшных рефлексов, нарушение чувствительности, задержка кала и мочи, в более позднем периоде болезни – недержание кала и мочи.
- Поражение поясничного отдела – нижняя параплегия (снижение двигательной активности) и паралич (отсутствие движений) в ногах, атрофия мышц, нарушение глубокой чувствительности, тазовые расстройства.
Поражение верхних шейных сегментов вызывает нарушения дыхания
Нарушение трофики приводит к быстрому появлению пролежней в области крестца и пяток, развитию восходящей инфекции мочеполовых органов с развитием уросепсиса. Течение заболевания в большинстве случаев острое. Встречаются хронические формы миелита с постоянным прогрессированием патологического процесса. Например, сирингомиелия, которая часто сочетается с явлениями гидромиелии.
После окончания острой фазы болезни наступает восстановительный период. Его продолжительность зависит от тяжести заболевания и уровня поражения спинного мозга, обычно составляет от 4-х до 18-ти месяцев. В первую очередь восстанавливается чувствительность, затем работа тазовых органов. Возобновление двигательной активности конечностей развивается длительно и редко достигает первоначального состояния. Прогноз миелита считается неблагоприятным при поражении шейных сегментов, конского хвоста и при сохранении тяжелой неврологической симптоматики более полугода.
Диагностика
Для постановки диагноза собирают жалобы пациента, выявляют возможные причины болезни (перенесенная инфекция, травма, интоксикация), проводят объективное исследование больного. Для оценки тяжести неврологической симптоматики назначают неврологическое обследование:
- оценку поверхностной и глубокой чувствительности с выявлением границы нарушения;
- определение силы в руках и ногах;
- оценку тонуса мышц в пораженных конечностях;
- проверку сухожильных рефлексов;
- определение нарушений со стороны органов, расположенных в малом тазу (задержка или недержание мочи и кала).
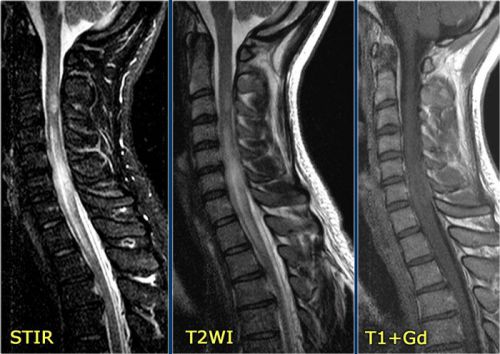
На МРТ можно увидеть расположение очага воспаления
Лабораторные методы обследования позволяют установить причину воспаления спинного мозга.
- Клинический анализ крови – лейкоцитоз, сдвиг лейкоцитарной формулы влево, повышение показателей СОЭ.
- Биохимический анализ крови – увеличение концентрации маркеров воспалительного процесса, таких как С-реактивный белок, фибриноген, сиаловые кислоты.
- Серология крови – антитела к возбудителям инфекции.
- Анализ спинномозговой жидкости – плеоцитоз (высокое содержание лейкоцитов), увеличение концентрации белка, аутоантитела.
Инструментальные методы обследования помогают установить локализацию и распространенность патологического процесса в ткани спинного мозга.
- Магнитно-резонансная томография (сокращенно МРТ) – определяет размер, расположение, контуры воспалительного очага.
- Электронейромиография (сокращенно ЭНМГ) – определяет способность нервных волокон проводить нервные импульсы, указывает на уровень развития патологии.
В некоторых случаях прибегают к консультации нейрохирурга для установления окончательного диагноза и определения тактики лечения.
Лечение
Терапию больного проводят в отделении неврологии. Лечение начинают с консервативных методов. При неэффективности медикаментов, поражении конского хвоста (конечный отдел спинного мозга), развитии абсцессов, свищей, разрушении позвонков (остеомиелит позвоночника) прибегают к хирургическому вмешательству. Во время операции удаляют омертвевшие ткани, санируют гнойники, поврежденные позвонки заменяют имплантантами.
В острую фазу болезни назначают постельный режим
Консервативная терапия миелита включает:
- строгий постельный режим в течение острой фазы заболевания;
- антибактериальные препараты с широким спектром действия;
- противовирусные лекарственные средства;
- глюкокортикоиды;
- жаропонижающие препараты;
- анальгетики;
- миорелаксанты;
- внутривенное вливание инфузионных растворов;
- седативные препараты.
С первых дней заболевания проводят профилактику пролежней и контрактуры суставов:
- подкладывают под крестец надувной круг;
- подкладывают под пятки мягкие валики;
- протирают кожу слабым раствором марганца, камфорным спиртом;
- облучают ультрафиолетовой лампой область крестца и ягодиц;
- укладывают конечности в физиологическое положение – разгибание ног в коленных и тазобедренных суставах, сгибание в голеностопных суставах и локтевых сочленениях при помощи специальных шин или валиков;
- назначают пассивную и активную лечебную физкультуру.
Миелит приводит к инвалидности
При возникновении пролежней удаляют омертвевшие ткани, раны смазывают тетрациклиновой эмульсией или мазью Вишневского, накладывают стерильные повязки. Для улучшения проведения нервного импульса и быстрого заживления тканей назначают:
- витамины группы В;
- прозерин;
- биостимуляторы;
- дибазол;
- галантамин.
После окончания восстановительного периода рекомендуют санаторно-курортное лечение. Заболевание может вызывать развитие стойких неврологических последствий, что обусловливает инвалидность 1,2 или 3 группы.
Миелит – это тяжелое заболевание центральной нервной системы, которое приводит к нарушению двигательной активности, потере трудоспособности, снижению качества жизни и социальной адаптации. Правильная тактика лечения снижает риск появления глубокой инвалидности, улучшает прогноз болезни для полного или частичного выздоровления. Неправильная терапия и недостаточный уход за больными приводят к развитию осложнений и может вызвать смертельный исход.
Частые вопросы
Каковы основные симптомы миелита спинного мозга?
Основные симптомы миелита спинного мозга включают потерю чувствительности, слабость или паралич в ногах, проблемы с мочеиспусканием и дефекацией, а также боли в спине.
Каковы причины возникновения миелита спинного мозга?
Миелит спинного мозга может быть вызван инфекционными заболеваниями (например, вирусными инфекциями), автоиммунными заболеваниями или другими воспалительными процессами, а также травмами или нарушениями кровоснабжения спинного мозга.
Каковы методы лечения миелита спинного мозга?
Лечение миелита спинного мозга может включать применение глюкокортикостероидов для снижения воспаления, физиотерапию, реабилитацию, а также лечение основного заболевания, которое могло стать причиной миелита.
Полезные советы
РЕКОМЕНДАЦИЯ №1
Обратитесь к врачу при первых признаках миелита спинного мозга, таких как слабость, онемение, потеря чувствительности или проблемы с мочеиспусканием. Раннее обращение за медицинской помощью может помочь предотвратить осложнения и улучшить прогноз заболевания.
РЕКОМЕНДАЦИЯ №2
Следуйте рекомендациям врача относительно лечения и реабилитации. Это может включать прием лекарств, физиотерапию, реабилитационные упражнения и другие методы, направленные на восстановление функций спинного мозга и улучшение качества жизни.
РЕКОМЕНДАЦИЯ №3
Избегайте перегревания и переутомления, поскольку это может усугубить симптомы миелита спинного мозга. Поддерживайте здоровый образ жизни, включая регулярные физические упражнения, здоровое питание и достаточный отдых.