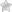Воспалительное заболевание печени с хроническим течением, при котором полностью перестраиваются ткани железы и нарушается её функциональность называют портальный цирроз печени. Эта патология связана с нарушением кровотока в системе портальной вены и повышением в ней давления. Чаще всего болезнь провоцирует алкоголь и неправильное питание.
Портальный цирроз печени (атрофические, мулкоузелковый и цирроз Лаэннека) делят на 3 стадии, каждая из которых проявляется специфическими симптомами. Это опасное для жизни заболевание чаще диагностируют у пациентов от 40 до 60 лет. При появлении первых подозрительных признаков следует обратиться к врачу, который выявит причину цирроза и определит тактику лечения.
Основные сведения
Портальный цирроз печени (ПЦП) относится к наиболее распространённым видам данной болезни. Патология проявляется всеми симптомами портальной гипертензии, которая характеризуется нарушением кровообращения и повышением давления в воротной вене.
При данном заболевании соединительная ткань разрастается вокруг печеночных долек
Справка. Согласно медицинской статистике, ПЦП чаще возникает после длительного и неумеренного употребления алкогольных напитков. В группу риска входят мужчины от 40 лет и старше.
Заболевание провоцируют разные факторы, после чего структура печеночной ткани меняется. Происходит разрастание соединительной ткани вокруг печеночных долек. После чего функциональность железы постепенно снижается, развивается портальная гипертензия. Заболевание имеет стёртое течение, особенно на начальных стадиях.
В норме в центре каждой дольки печени размещается центральная вена. Но по мере разрастания фиброзной ткани сосуд смещается в сторону. Как следствие, нарушается кровообращение и возникают опасные для жизни симптомы.
Факторы развития
Как упоминалось ранее, существуют разные причины развития портального цирроза. Но чаще всего патология развивается после длительного употребления горячительных напитков или на фоне гепатита В или С.
Часто портальный цирроз печени возникает после длительного злоупотребления алкоголем
Справка. При регулярном употреблении спиртных напитков в дозе от 80 до 160 мл этилового спирта возникает алкогольная болезнь печени, при отсутствии грамотной терапии болезнь переходит в цирроз. У 35% пациентов, которые регулярно пьют алкогольные напитки в течение 5–10 лет, диагностировали цирроз.
Гепатиты с хроническим течением тоже часто провоцируют фибротические изменения тканей железы. Чаще всего ПЦП развивается при гепатите С и В. Кроме того, недуг провоцируют следующие болезни: аутоиммунный гепатит в хронической форме, склерозирующий холангит (рубцевание желчных протоков), первичный холестатический холангит, стриктура (сужение) желчных путей, холестаз (застой печеночного секрета).
Портальную гипертензию при циррозе могут спровоцировать следующие факторы: новообразования, наличие спаек после хирургического вмешательства, блокада портального протока (препятствие в стволе воротной вены или её ветвях), закупорка тромбом печеночных вен.
ПЦП может возникнуть вследствие недостатка витаминов или белков в организме. Основные причины витаминно-белковой недостаточности: врождённые аномалии развития, нерациональное питание, частые кровоизлияния, инфекции. Токсико-аллергические реакции тоже могут стать причиной портального цирроза.
Симптомы предасцетической стадии
Портальный цирроз разделяют на 3 стадии: предасцетичесскую, асцетическую, кахетическую. Клинические проявления каждой фазы болезни отличаются.
Внимание. При портальном циррозе на 1 стадии могут отсутствовать признаки данного заболевания или быть незначительными.
Расстройства пищеварения – это один из признаков болезни
Как правило, цирроз проявляется назальными, пищеводными или геморроидальными кровоизлияниями, общей слабостью организма.
По мере развития патологии слабость становится более выраженной, пациент быстро устаёт от незначительной физической деятельности, начинает худеть. Больной жалуется на расстройства пищеварения: ощущение тяжести в животе, тошнота, избыточное газообразование в кишечнике.
У некоторых пациентов проявляются симптомы нарушений гормонального фона: снижается потенция у мужчин, нарушается менструальный цикл у женщин. Во время медицинского осмотра и пальпации (прощупывание) врач обнаруживает гипетомегалию (увеличение печени), спленомегалию (увеличение селезёнки). Иногда цирроз проявляется только последними симптомами.
У больного бледнеет кожа, а желтушный синдром (пожелтение кожных покровов, видимых слизистых оболочек) на этом этапе наблюдается редко. Проявляется телеангиоэктазии (сосудистые звездочки), краснеют ладони. У некоторых представителей мужского пола возникает гинекомастия (увеличение груди), которая свидетельствует о гормональном дисбалансе.
Признаки асцетической стадии
На этом этапе проявляются все специфические симптомы цирроза. У больного снижается вес, появляется сильная слабость, он частично теряет трудоспособность, возникает асцит (скопление жидкости в брюшном пространстве). Кожные покровы становятся сухими, шелушатся. У некоторых пациентов воспаляются периферические нервы, что сопровождается болью, потерей или снижением чувствительности, параличами, парезом.
На второй стадии портального цирроза проявляется асцит
Важно. При асцетической стадии портального цирроза у пациента увеличивается окружность живота, а из-под кожи выпирают расширенные вены, этот симптом называют «голова медузы».
Во время перкуссии (постукивание) живота появляется тупой звук, который у здоровых людей должен быть звонким. Кроме того, существует вероятность появления паховой или пупочной грыжи, из-за увеличенных размеров живота.
Наблюдается гепатомегалия и спленомегалия, если органы удаётся прощупать.
Проявления при кахетической стадии
На последней стадии ПЦП прогноз для больного неблагоприятный
Внимание. На последней стадии прогноз для больного неблагоприятный, как правило, летальный исход наступает через 6 месяцев – 2 года. На этом этапе пациент истощён, его живот достигает больших размеров из-за асцита.
Больной может умереть из-за истощения организма, кровоизлияний из варикозно расширенных сосудов. Нередко больные впадают в кому, после чего погибают.
Кроме того, повышается риск смерти от сопутствующих болезней, так как истощённый организм не в состоянии с ними бороться. В некоторых случаях летальный исход наступает из-за закупорки тромбом портальной вены.
Постановка диагноза
При появлении подозрительных симптомов следует обратиться к гастроэнтерологу или гепатологу. Специалисты соберут анамнез, проведут визуальный осмотр, лабораторные, а также инструментальные исследования, которые помогут определить заболевание и выявить его причину.
Клинический анализ крови поможет определить малокровие, снижение количества лейкоцитов, тромбоцитов. Эти показатели указывают на увеличение селезёнки. С помощью гемостазиограммы (анализ показателей свёртываемости крови) определяют снижение протромбинового индекса, что указывает на вероятность кровотечения. С помощью биохимии крови выявляют повышение концентрации АЛТ, АСТ, щелочной фосфатазы (ферменты печени), увеличение количества билирубина, уменьшение содержания альбуминов. Также это исследование позволяет определить повышение следующих показателей: калий, натрий, мочевина, креатинин. Кроме того, кровь исследуют на наличие антител к вирусам гепатита и определяют концентрацию α-фетопротеина.
При появлении первых признаков портального цирроза стоит обратиться к врачу
Для дополнения клинической картины при циррозе проводят инструментальную диагностику. С помощью УЗ-диагностики брюшного пространства оценивают размеры, форму, звуковую проницаемость печени, выявляют симптомы повышения давления в бассейне портальной вены. КТ используют для более детальной визуализации железы, её сосудов, желчных протоков. Эластография с применением аппарата фиброскан позволяет определить эластичность тканей печени. При необходимости назначают магнитно-резонанасную томографию печени и допплеровское исследование её сосудов.
Справка. Биопсия (забор фрагментов тканей железы) поможет окончательно установить диагноз и определить схему лечения. Это высокоинформативное исследование позволяет оценить морфологические изменения печеночной ткани и определить причины ПЦП.
Методы лечения
Лечение начинается с установления первопричины портального цирроза. В зависимости от происхождения патологии врач составляет тактику лечения с учётом её стадии.
Внимание. При портальной гипертензии и асците не обойтись без медицинской помощи, так как эти осложнения опасны для жизни.
Печень способна самостоятельно восстанавливаться, однако только на ранних стадиях болезни. Позже главная цель терапии – замедлить или остановить разрушение железы. Больному назначают комплексное лечение, при этом учитываются все особенности клинического случая.
Во время портокавального шунтирования создаётся искусственный канал между воротной и полой веной для оттока крови в обход печени
Во время терапии необходимо контролировать количество соли в организме, так как её избыток провоцирует скопление лишней жидкости. Время от времени пациенту назначают мочегонные средства, чтобы предупредить асцит. Для этой же цели рекомендуется соблюдать диету, которая предполагает уменьшение количества соли в рационе и ограничение суточного объёма жидкости.
Из рациона нужно исключить острые, жирные, жареные блюда, консервы, колбасы, копчёные изделия. Это ограничение относится к кондитерским изделиям, томату, грибам, чесноку. Больной должен пополнить ежедневный рацион кашами, бобовыми, молочными продуктами с низким процентом жирности. Не запрещено употреблять диетическое мясо (индейка, кролик). Рекомендуется есть яблоки, натуральные сухарики.
Справка. Питание при ПЦП должно быть дробным, то есть пациент употребляет пищу от 4 до 6 раз за сутки небольшими порциями.
Кроме того, больной должен принимать витаминно-минеральные комплексы, так как синтез полезных веществ при патологии понижен. Ещё одно важное условие терапии – это полный отказ от алкоголя.
Схема лечения портального цирроза:
- Отказ от чрезмерных физических нагрузок.
- Соблюдение постельного режима.
- Приём гепатопротекторов. Эти препараты ускоряют регенерацию печёночной ткани и защищают гепатоциты от негативных факторов.
- Приём диуретиков. Мочегонные средства ускоряют вывод лишней жидкости при отёках и асците.
- Симптоматическая терапия поможет избавиться от неприятных проявлений ПЦП.
В составе комплексного лечения можно применять травяные отвары, а также печеночные сборы. Однако перед применением лекарственных трав необходимо проконсультироваться с доктором.
Справка. Чтобы блокировать механизм развития патологии, назначают противовирусные препараты (Интерферон), средства, которые предупреждают фибротические изменения печеночной ткани (Колхицин). Пациент должен принимать противовоспалительные медикаменты (Азиотропин) и иммуносупрессоры (препараты, угнетающие иммунитет).
Для устранения симптомов асцита, портальной гипертензии и печеночной комы назначают гепатопротекторы, витамины, гемостатические, мочегонные средства, препараты железа.
При обострении ПЦП, больного госпитализируют. В некоторых случаях принимается решение о проведении операции:
- Портокавальное шунтирование. Во время операции хирург создаёт искусственный канал между портальной и полой веной для оттока крови в обход печени.
- Лапароцентез – это хирургическая манипуляция, которая заключается в проколе брюшной стенки для эвакуации жидкости.
- Пересадка печени от донора.
Это основные методы лечения ПЦП, которые можно дополнить профилактическими мероприятиями. Сеансы психотерапии помогут избавиться от алкоголизма. Необходимо уменьшить контакт с токсическим веществами, например, если пациент работает на вредном производстве. Также рекомендуется правильно питаться, вести здоровый образ жизни.
Осложнения и прогноз
Портальный цирроз – это опаснейшее заболевание, которое при отсутствии своевременной терапии грозит опасными последствиями:
- Синдром портальной гипертензии при циррозе может осложниться кровотечением из варикозно расширенных вен пищевода, желудка или области ануса.
- Асцитом осложняется ПЦП у более чем 50% больных.
Портальный цирроз печени у 50% больных осложняется асцитом
Осторожно. Печеночная недостаточность с острым течением требует экстренной медицинской помощи. Хроническая форма заболевания провоцирует тяжёлые нарушения нервной системы. При отсутствии грамотной терапии печёночная недостаточность переходит в печёночную кому.
Внимание. При ПЦП повышается вероятность присоединения инфекции, появления опухоли злокачественного характера в печени или развития почечной недостаточности.
Прогноз выживаемости при асците составляет от 3 до 5 лет. При развитии кровотечений из варикозно расширенных вен летальный исход наступает в 30–50% случаев. При глубоком угнетении функций печени смерть наступает в 80–100% случаев.
Портальный цирроз печени относится к неизлечимым заболеваниям, однако при своевременной диагностике и успешном лечении его причины пациент может продлить свою жизнь на 10 лет и более. Важно обратиться к врачу при появлении первых же подозрительных симптомов, соблюдать диету, отказаться от вредных привычек и следовать рекомендациям врача. Следует помнить, что профилактика – это единственный способ избежать страшного недуга.
Частые вопросы
Какие симптомы характерны для портального цирроза печени?
Портальный цирроз печени может проявляться увеличением живота, венозной сетью на животе, увеличением селезенки, желтухой, асцитом, кровотечениями из вен пищевода и другими симптомами.
Каковы основные причины развития портального цирроза печени?
Основными причинами развития портального цирроза печени являются алкогольное заболевание печени, вирусный гепатит (особенно гепатит С), жировая дистрофия печени, автоиммунные заболевания, а также длительное воздействие токсических веществ.
Полезные советы
РЕКОМЕНДАЦИЯ №1
Посетите врача для диагностики и определения стадии портального цирроза печени. Раннее обращение к специалисту поможет начать лечение вовремя и предотвратить осложнения.
РЕКОМЕНДАЦИЯ №2
Следите за своим питанием, исключая из рациона жирные, жареные и острые блюда. Питание должно быть богато белками, но с ограничением соли и жидкости.
РЕКОМЕНДАЦИЯ №3
Избегайте употребления алкоголя, так как он может усугубить состояние печени и ускорить прогрессирование цирроза.