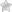Холестатическая желтуха, или внутрипеченочный холестаз – это состояние, при котором нарушен отток желчи в двенадцатиперстную кишку. В результате в крови повышается уровень прямого и непрямого билирубина, что приводит к окрашиванию кожных покровов и склер в желтый цвет. При этом выделение с калом производных билирубина снижено или совсем отсутствует.
Холестатическая желтуха, как правило, является симптомом других заболеваний.
Причины развития
Самая частая причина такого состояния – лекарственный гепатит, который развивается вследствие приема некоторых препаратов, таких как:
- сульфаниламиды;
- анаболические стероиды;
- андрогены;
- нейролептики (например, аминазин);
- некоторые нестероидные противовоспалительные средства.
Кроме этого, симптоматическая холестатическая желтуха может возникать при заболеваниях печени:
- вирусном гепатите холестатической формы;
- первичном билиарном циррозе;
- алкогольном и токсическом поражении.
Внутрипеченочный холестаз может развиться при некоторых тяжелых патологиях:
- заражении крови (сепсисе);
- тяжелом протекании некоторых острых бактериальных инфекций;
- муковисцидозе;
- амилоидозе и альвеококкозе печени;
- саркоидозе и других.
К редким формам холестатической желтухи относят:
- синдром Саммерскилла – доброкачественный рецидивирующий идиопатический холестаз;
- склерозирующий холангит (первичный);
- холестаз при беременности;
- синдром Кароли (наследственное кистозное расширение желчных протоков внутри печени).
Симптомы
Из-за воздействия вышеперечисленных факторов печень не в состоянии переработать весь билирубин, который в итоге попадает в кровоток и приводит к изменению цвета склер, слизистых, кожи. Нарушается процесс пищеварения в целом из-за недостаточного поступления желчи в кишечник, из-за чего изменяется цвет кала.
Основные симптомы холестатической желтухи следующие:
- Диспепсические расстройства, которые усиливаются после приема пищи. Это метеоризм, тошнота, рвота.
- Сильный кожный зуд, который усиливается в ночное время и может приводить к значительным расчесам.
- Нарушение свертываемости крови и, как следствие, повышенная кровоточивость. Выражается в длительном кровотечении при порезах, удалении зубов, продолжительных менструациях у женщин.
- Увеличение размеров печени.
- Сильное недомогание.
- Сниженный аппетит.
- Возникновение ксантом (отложение жиров в кожных покровах в виде бугорков).
- Желтушность белков глаз и кожи.
- Светлый кал.
- Ломкость костей.
- Появление сосудистых звездочек на теле, венозный рисунок на животе, асцит (скопление жидкости в брюшной полости).
- Волнообразное перегревание организма с повышением температуры тела (гипертермия).
- Дискомфорт и болезненные ощущения в области печени.
Диагностика
Диагностика холестатической желтухи заключается в сборе анамнеза, лабораторных и инструментальных исследованиях.
Сначала врач опрашивает пациента по поводу его жалоб, образа жизни, вредных привычек, хронических заболеваний, приема лекарственных препаратов и анализирует полученную информацию. Затем осматривает кожные покровы и слизистые, прощупывает живот, прослушивает сердце и легкие.
Если есть показания, доктор назначает лабораторные анализы:
- Биохимический анализ крови. С его помощью оцениваются такие показатели, как уровень билирубина, печеночных ферментов (АЛТ и АСТ), белка, щелочной фосфатазы, протромбина.
- Анализ на гепатиты. Определение поражения печени вирусами.
- Исследование свертывающей системы крови с помощью коагулограммы.
- Анализ кала для определения нарушений в работе пищеварительной системы.
Из инструментальных обследований могут быть показаны следующие:
- УЗИ брюшной полости для осмотра печени и желчных путей, оценка их размера и наличия новообразований.
- КТ или МРТ.
- Рентген желчевыделительного тракта с контрастным веществом.
- Биопсия и эластография (УЗИ-технология для определения эластичности и жесткости тканей) при подозрении на злокачественные опухоли или цирроз.
Лечение
Цели лечения желтухи заключаются в следующем:
- устранить причину развития внутрипеченочного холестаза;
- привести в норму процесс пищеварения;
- снизить выраженность клинических проявлений.
В первую очередь, пациент должен, в зависимости от причин развития заболевания, прекратить прием гепатотоксичных лекарственных препаратов, отказаться от алкоголя или начать лечение вирусных гепатитов.
Терапевтическое лечение включает диетическое питание и прием медикаментов.
Диета
Правильное питание при холестатической желтухе имеет большое значение. Диета помогает снять нагрузку на печень, способствует нормализации оттока желчи, улучшает процесс пищеварения в целом.
При холестазе назначают стол №5. Основные принципы такой диеты следующие:
- Блюда должны быть теплыми.
- Для снижения нагрузки на пищеварительный тракт еда подается в пюрированном, перетертом виде.
- Калорийность суточного питания – не более 2700 килокалорий.
- Показано обильное питье. Это негазированная вода, зеленый чай, компоты.
- Пониженное содержание соли в пище – максимум 8 мг в сутки.
- Нужно включать в рацион: рисовую, гречневую и овсяную каши, нежирные молочные, рыбные и мясные блюда. Рекомендуется употреблять супы-пюре, суфле, желе, галеты, свеклу, растительное масло, тыкву, картофель.
- Необходимо отказаться от грибов, жирных молочных, мясных и рыбных продуктов, острого, жареного, копченого, маринадов, пряностей, субпродуктов, свежей выпечки, сдобы, сладостей, шоколада, газированных напитков, кислых ягод и фруктов, белокочанной капусты, чеснока, перца, лука, майонеза, горчицы, кофе.
Кроме этого, необходимо полностью исключить из рациона алкогольные напитки любой крепости.
Медикаментозное лечение
Лекарственные препараты назначаются в зависимости от причин заболевания. Как правило, показаны следующие препараты:
- Глюкокортикостероиды для уменьшения воспалительного процесса и стабилизации мембран клеток. Например, препараты с преднизолоном.
- Синтетические и растительные гепатопротекторы.
- Для усиления оттока желчи могут быть назначены желчегонные препараты.
- Для уменьшения повышенной кровоточивости показаны гемостатические средства.
- Витамины.
Чем раньше человек обратится в больницу, тем легче устранить проблему. В тяжелых случаях может потребоваться хирургическое вмешательство.
Профилактика внутрипеченочного холестаза
В качестве профилактических мер врачи советуют:
- Проходить регулярные профосмотры и своевременно обращаться к врачу при появлении любых признаков заболеваний, чтобы поставить диагноз на ранней стадии и быстро начать лечение.
- Правильно питаться, не перегружать печень жирной пищей и алкоголем. От спиртных напитков желательно полностью отказаться.
- Строго придерживаться дозировки и курса лечения медикаментозными препаратами.
- Использовать средства защиты при работе с токсическими веществами.
- Соблюдать правила гигиены.
- Делать прививки от вирусных гепатитов.
- Не практиковать случайных половых контактов или использовать средства защиты.
В заключение
Холестатическая желтуха при отсутствии лечения и нарастании интоксикации может иметь тяжелое осложнение в виде энцефалопатии. Эта патология характеризуется спутанностью сознания, повышенной раздражительностью, заторможенностью.
Частые вопросы
Чем характеризуется холестатическая желтуха?
Холестатическая желтуха характеризуется нарушением оттока желчи из печени, что приводит к накоплению желчных пигментов в крови и желчевыводящих путях.
Каковы причины развития холестатической желтухи?
Причины развития холестатической желтухи могут быть разнообразны, включая механическую обструкцию желчевыводящих путей, воспалительные заболевания печени, а также нарушения функции желчевыводящих путей.
Какие симптомы сопровождают холестатическую желтуху?
Симптомы холестатической желтухи могут включать желтушность кожи и склер, светлый кал, темная моча, зуд, увеличение печени и селезенки, а также другие признаки нарушения функции печени.
Полезные советы
СОВЕТ №1
Обратитесь к врачу для точного диагноза и назначения соответствующего лечения. Холестатическая желтуха может быть признаком серьезного заболевания, поэтому важно получить профессиональную медицинскую помощь.
СОВЕТ №2
Следуйте рекомендациям врача относительно диеты и образа жизни. Ограничение жиров и употребление пищи, богатой клетчаткой, может помочь снизить уровень холестерина и улучшить общее состояние.
СОВЕТ №3
Избегайте употребления алкоголя, так как это может ухудшить состояние печени. Важно следовать рекомендациям врача относительно употребления алкоголя и других вредных веществ.