Среди множества различных заболеваний костно-суставных структур верхних конечностей особое место занимают патологии запястья. Эта зона чрезвычайно важна для осуществления всевозможных движений, в ней человек может совершать сгибание, разгибание и вращение кистью, что во многом определяет степень его трудоспособности.
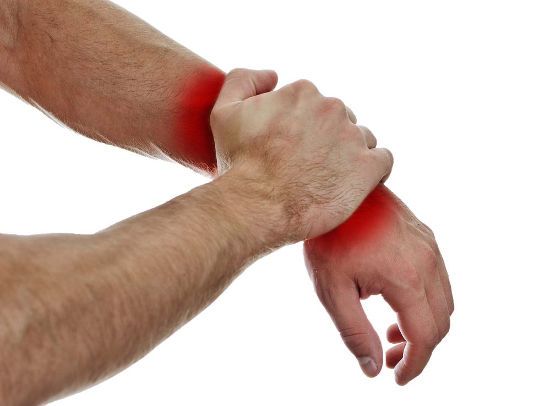
Ситуаций, когда болит запястье, существует множество, причем они могут возникнуть в любом возрасте, у мужчин и женщин примерно с одинаковой частотой. Боль может мучить человека днем или только ночью, или на протяжении всего дня. Она нередко сочетается и с другими признаками. Например, с чувством поскрипывания при попытках движений или при опоре о твердую поверхность, с ощущением невозможности совершить сгибание или разгибание с обычной амплитудой, с изменениями параметров чувствительности кожного покрова (онемение, появление «мурашек»). В некоторых случаях болевой синдром наиболее ярко выражен только при сгибании руки в запястье, об этом можно прочитать в этой статье.
Все эти характеристики болевого синдрома в комплексе с другими симптомами появившегося неблагополучия в запястье очень важны для врача. Они помогают быстро и грамотно установить причину патологии и разработать эффективную тактику лечения. Чем скорее это будет сделано, тем благоприятнее будет прогноз и тем вероятнее удастся избежать каких-либо серьезных последствий.
Поэтому человек, если болит запястье, должен обязательно и поскорее проконсультироваться со специалистом. В зависимости от того, почему болит запястье и какие структуры стали источником боли, пациентом будут заниматься врачи различных специализаций (хирург, невропатолог, ревматолог). Но прежде, чем рассматривать всевозможные причины болей в запястьях, необходимо вспомнить анатомическое строение этой зоны.
Боли в запястьях могут появиться после спортивных тренировок
Строение запястной зоны
Запястье – это область верхней конечности, которая располагается в ее дистальном отрезке, между костями предплечья и кистью. В повседневном обиходе этим термином часто обозначается лучезапястный сустав, но это не совсем верно. Сам сустав образуется сочленением между лучевой костью и проксимальным рядом косточек непосредственно запястья, поэтому его можно назвать лишь структурной единицей. Боль в лучезапястном суставе всегда локализуется пациентами именно в зоне запястья, да и различные патологии сустава нередко рассматриваются в рамках патологических состояний всего запястья, поэтому они также будут упомянуты ниже.
Запястная область занимает небольшой отрезок, по сравнению с длиной всей верхней конечности, но она обладает достаточно сложным строением и важным функциональным предназначением. Эта зона очень подвижна, чем обеспечиваются движения кистью в трех плоскостях. Кроме того, она принимает на себя и значительные физические нагрузки (например, при поднятии и перемещении тяжелых предметов). Разумеется, что любая патология данной области способна значительно затруднить выполнение движений и тем самым ухудшить функциональность кисти и всей верхней конечности.
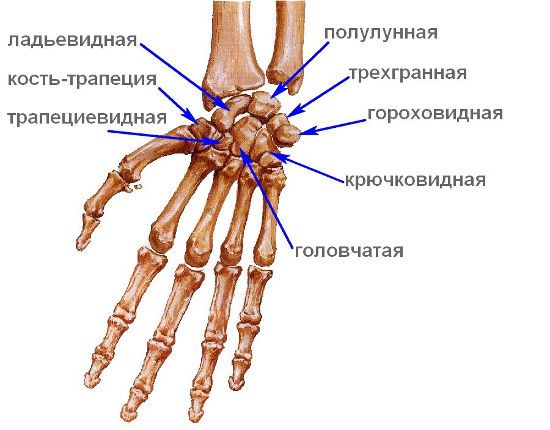
Костная структура запястья руки представлена восьмью небольшими косточками неправильной формы. Они расположены в два ряда, проксимальный и дистальный, в каждом из них – по 4 косточки. Между собой они соединяются небольшими суставчиками, которые содержат тонкий слой гиалинового хряща и окружены плотными капсулами, делающими эти сочленения неподвижными.
Со стороны, обращенной к предплечью, проксимальный ряд костей образует суставную поверхность, предназначенную для образования лучезапястного сустава. Как и большинство суставов, лучезапястное сочленение образовано костными структурами, покрытыми слоем эластичного гиалинового хряща, и обладает прочной капсулой, которая создает некоторое внутрисуставное пространство, заполненное синовиальной, или смазочной, жидкостью. Такое строение этой зоны обеспечивает все движения рукой, осуществляемые в запястьях, а также выполнение человеком физической работы.
Запястье состоит из 8 косточек, расположенных в 2 ряда
Другая сторона второго ряда косточек запястной области, дистальная, обращена в сторону пальцев кисти, а точнее, ладони, которая образована пятью длинными трубчатыми косточками пясти. Между пястью и запястьем существуют пять суставчиков, небольших по размерам, полость которых полностью заполнена слоем хрящевой ткани. Это делает данные сочленения абсолютно неподвижными.
В совокупности все кости в запястье правой или левой руки образуют структуру несколько выпуклой формы, похожей на лодочку. Ее выпуклая часть обращена кнаружи и переходит в тыльную поверхность кисти. Здесь над костями проходят сухожилия мышц-разгибателей пальцев и кисти, располагаются сосуды и нервы, закрытые подкожной жировой клетчаткой и кожей. Противоположная сторона «лодочки», вогнутая, переходит в ладонную поверхность кисти. В ее углублении находится целый комплекс важнейших элементов: нервных стволов, сухожильных образований, важнейших артерий и вен кисти. Анатомические нарушения или воспалительные процессы именно в этих структурах приводят к формированию такой частой патологии, как запястный, или туннельный синдром.
В строении запястной области участвуют костные и хрящевые образования, нервные проводники и кровеносные сосуды, сухожильно-мышечные структуры, жировая клетчатка и кожный покров. Все они могут подвергнуться воздействию самых разнообразных негативных факторов и стать очагом развития патологических процессов, которые в большинстве случаев проявляются болями в запястьях.
Причины возникновения боли
Человек постоянно выполняет какие-либо движения руками в бытовой, трудовой или спортивной обстановке, использует их при физической деятельности, защищается при падениях. Поэтому неудивительно, что верхние конечности, особенно кисти, часто подвержены влиянию неблагоприятных факторов. Область же между кистью и предплечьем чаще всего поражается патологическими процессами самого различного происхождения, в результате которых у пациентов болит запястье, умеренно или сильно, правой или левой руки.
Профессии, требующие однообразных движений кистями, часто провоцируют боли в запястной зоне
Почему болят руки в зоне лучезапястных суставов, можно понять из следующего списка наиболее часто воздействующих негативных факторов, условий и обстоятельств:
- всевозможные травматические повреждения;
- воспалительные процессы, развивающиеся как в структурах лучезапястного сустава, так и в сухожилиях или образованиях из нервной ткани;
- комбинированное воздействие этих двух факторов, то есть сочетание некоторых травмирующих условий и развитие воспаления (обычно при туннельном синдроме);
- патологии обмена веществ (подагра, псевдоподагра);
- заболевания позвоночника;
- новообразования в тканях верхней конечности;
- врожденные аномалии костных, сухожильных, нервных структур.
В этом перечне факторы, вызывающие боли в запястье, расположены в порядке убывания частоты встречаемости и диагностики. Далее рассмотрим самые частые из них, а также как их диагностировать и лечить.
Травматические повреждения
Различные травмы запястной области недаром занимают лидирующее положение. Они случаются очень часто, у детей и взрослых, в любое время года. Человек может сам ударить рукой о твердый предмет, его кисть и предплечье может подвергнуться сдавлению или удару извне, он может, падая, ухватиться пальцами за что-либо или подставить руку под себя. Такие ситуации наиболее вероятны, если на улице гололед или женщина предпочитает неудобную обувь на высоких каблуках. У спортсменов, имеющих высокую физическую нагрузку, также повреждения верхних конечностей встречаются нередко. Кроме того, в пожилом возрасте травмы и боль в запястье могут быть обусловлены прогрессированием дегенеративно-дистрофических изменений в ее структурах и потерей подвижности, а также возрастными нарушениями координации.
Все травматические повреждения, сопровождающиеся болями в запястье левой или правой руки, можно разделить на группы:
- ушибы;
- растяжения;
- вывихи;
- переломы.
При ушибе повреждаются только мягкие ткани, кожный покров сохраняет свою целостность. В них происходит разрыв капилляров, и кровь проникает в межтканевые промежутки, нередко заполняя зону на большую глубину и образуя затеки между сухожилиями. Наряду с гематомой (кровоизлиянием), которая может значительно деформировать запястную область, происходит и формирование отека, что объясняется накоплением тканевой жидкости в подкожном пространстве.
Травмы запястья являются самой частой причиной болевого синдрома
Одновременно с деструкцией капилляров повреждаются многочисленные нервные окончания, которые об этом сигнализируют тем, что у пациента болят запястья сразу же после травмы, и этот симптом сохраняется, пока нервная ткань не восстановится. Между предплечьем и кистью мышечной ткани, играющей защитную и стабилизирующую роль, практически нет, а лучезапястный сустав прикрыт только подкожной клетчаткой (которая имеет очень тонкий слой) и кожей. Поэтому боль всегда характеризуется значительной интенсивностью и ощущается пациентом как резкая, сильная и мучительная. Чтобы несколько уменьшить ее, человек после повреждения старается зажать место травмы здоровой рукой.
В целом, все признаки ушиба – это сочетание боли, опухшего и посиневшего запястья, невозможности совершать в нем движения. Рекомендуется после травмирования показаться врачу, хирургу поликлиники или травматологического пункта. Но перед этим необходимо оказать пострадавшему первую помощь.
Что делать при ушибах, известно каждому взрослому человеку. Самое главное – снизить выраженность болевого синдрома, что намного улучшит общее состояние пострадавшего. Для этого нужно придать кисти физиологичное положение, в котором болевые ощущения минимальны, затем необходимо приложить холод на запястную зону и зафиксировать ее тугой повязкой. Каково будет дальнейшее лечение боли и других проявлений ушиба, порекомендует врач на приеме.
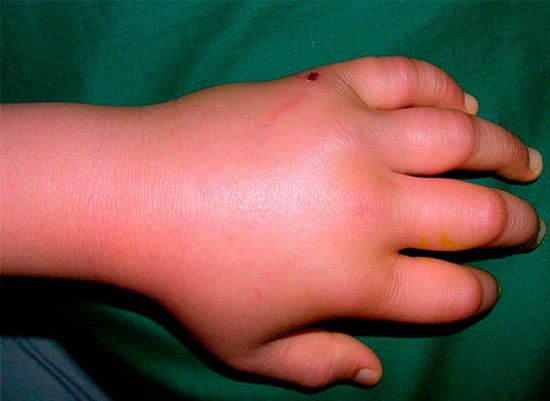
Более серьезные травмы запястья, а именно растяжения связок, вывихи и переломы костей, также проявляются такими признаками, как наличие боли, отечности, деформации, покраснение или посинение кожи, отсутствие подвижности. Во время этих повреждений, наряду с разрушением кровеносных сосудов и нервных волокон, травмируются связки, удерживающие лучезапястный сустав в стабильном положении, сухожилия мышц-сгибателей и разгибателей, костные структуры и хрящевая ткань.
Поэтому клинические проявления таких травм более выражены, а состояние пациента ухудшается сильнее, чем при ушибах. Так, при переломах костей болит рука в запястье очень сильно, что объясняется повреждением надкостницы, имеющей огромное количество болевых рецепторов. О том, что произошел перелом, можно судить даже по внешнему облику пострадавшего: из-за сильнейшей боли формируются такие реакции организма, как резкое общее побледнение кожного покрова и расширение зрачков.
При всех травмах запястья формируется объемный отек
Разумеется, что в таких ситуациях, оказав первую помощь (как при ушибах, но с дополнительной иммобилизацией верхней конечности), человека нужно срочно доставить в стационар. Осмотрев пациента, выслушав жалобы и уточнив обстоятельства травмы, врач в приемном покое направит его на дополнительные исследования в виде рентгенографии. Снимки травмированной руки в двух проекциях точно укажут и место вывиха или перелома, и его тип и тяжесть.
Растяжения, вывихи и переломы запястной зоны требуют более длительного лечения и последующей реабилитации. В более легких случаях бывает достаточно использовать кратковременное обезболивание, иммобилизацию с помощью бандажа или гипсовой лонгеты. Но иногда требуется и хирургическое вмешательство, с совмещением костных структур и установлением фиксирующих металлоконструкций.
Реабилитационное лечение будет заключаться в назначении средств для нормализации в тканях метаболизма, в проведении физиотерапевтических процедур, курсов массажа, специальных упражнений для восстановления подвижности руки в лучезапястном суставе.
Воспалительные процессы
Все структуры запястной зоны могут поражаться воспалительным процессом, который имеет инфекционное или асептическое происхождение. Нередко это происходит после травм, особенно открытых, то есть с повреждением кожного покрова, в результате чего патогенные микроорганизмы проникают вглубь тканей из внешней среды. Иногда случается и гематогенное или лимфогенное распространение инфекции (по кровеносным и лимфатическим сосудам) из других очагов воспаления. Например, при обычных простудных заболеваниях (ОРВИ, ОРЗ), гриппе, туберкулезе, бруцеллезе.
Асептический тип воспалительного процесса не подразумевает участия в нем каких-нибудь бактерий или вирусов. Чаще всего он объясняется аллергической или аутоиммунной реакцией организма. При аллергии воспаление развивается в ответ на поступление в сенсибилизированный организм определенных антигенов, а аутоиммунный процесс «запускается», когда собственные ткани, в частности структуры запястья, начинают восприниматься иммунитетом как чужеродные. Так происходит при ревматоидном артрите, системной красной волчанке.
Боль характерна для всех заболеваний запястной зоны
Из патологий воспалительной природы, затрагивающих область между предплечьем и кистью, следует прежде всего отметить артрит и тендовагинит. Артрит является достаточно распространенным заболеванием, которое может развиться у самых различных категорий населения. В большинстве случаев он начинается в острой или подострой форме и проходит несколько стадий течения.
По мере прогрессирования воспаления, его симптомы постепенно усиливаются, а состояние пациента неуклонно ухудшается. Рука в запястье болит все сильнее, не только при физической нагрузке, сгибании, разгибании или при опоре на поверхность, но и в состоянии покоя. Нередко боль может иррадиировать (распространяться) по кисти и всему предплечью, в результате чего болезненность ощущается пациентами от запястья до локтя.
Нарастает деформация сустава, обусловленная усилением отечности, а кожный покров над ним становится красным и горячим (это особенно характерно для острой формы инфекционного артрита). В ряде случаев может значительно нарушиться и общее состояние больного, за счет развития синдрома интоксикации, который проявляется головной болью, недомоганием, лихорадкой.
Все движения в лучезапястной зоне становятся болезненными, затруднительными и, в дальнейшем, невозможными, так как воспаление нарушает функциональность всех структур. Если не начать лечить артрит вовремя, используя все доступные способы, то разрушенные патологическим процессом ткани замещаются на грубые фиброзные образования, которые уже не могут обеспечивать движения в запястье. Костные структуры разрастаются, гиалиновый суставной хрящ разрушается, деструкция затрагивает также капсулу сустава и синовиальную оболочку. В результате артрит постепенно переходит в артроз.
Чтобы этого не произошло, человек с сильными болями должен поскорее обратиться за помощью. После постановки диагноза инфекционного артрита назначается терапия, которая включает использование нестероидных и стероидных противовоспалительных препаратов, анальгетиков, хондропротекторов, а также обязательное проведение курсов лечебной гимнастики, физиопроцедур, массажа.
Другая нередкая патология, протекающая с болевым синдромом в лучезапястной зоне, – это тендовагинит, или воспаление сухожильного влагалища. Чаще заболевание затрагивает внутреннюю поверхность области, в сторону ладони, там, где располагаются сухожилия мышц-сгибателей кисти и пальцев. К нему приводят различные травмы, инфицирование, хронические повреждения при определенных видах физической нагрузки.
При появлении болей или других симптомов необходимо показаться врачу
В ответ на воздействие неблагоприятных факторов в сухожильной оболочке начинает развиваться воспалительный процесс. Нарушается кровоснабжение тканей и обмен веществ, повреждаются капилляры и нервные окончания, в межклеточных промежутках скапливается жидкость. Результатом становится формирование сильного болевого синдрома, который усиливается при движениях, а также отека и покраснения кожи. Из-за поражения сгибательных сухожилий человек не может согнуть кисть или пальцы, удерживать ладонью какой-либо предмет. Эти попытки еще более усиливают боль.
Очень важно диагностировать тендовагинит на ранней стадии, когда еще можно восстановить целостность тканей сухожилий и их функциональность. В диагностике помогает как тщательное изучение двигательных функций кисти, так и инструментальные способы (рентгенография, лигаментография, УЗИ). Они помогают отличить тендовагинит от артрита, остеомиелита, воспалительных поражений нервных структур, подкожной клетчатки и дермы.
Чтобы купировать болевой синдром, недостаточно использовать только анальгетики, так как они устраняют лишь симптом болезни. Важно проводить комплексную терапию, которая направлена на устранение причин патологии. Так, при бактериальном тендовагините также необходимы антибиотики, противовоспалительные средства (гормональные и нестероидные), физиопроцедуры. В редких случаях проводится хирургическое вмешательство.
Запястный синдром
В последние годы так называемый запястный, или туннельный синдром (синдром запястного канала) встречается все чаще. Это обусловлено, в первую очередь, максимальным распространением компьютеров, как в быту, так и при выполнении человеком служебных обязанностей. Постоянные и однообразные движения кистью в лучезапястном суставе выступают как хронический травмирующий фактор, который оказывает воздействие на кровеносные сосуды и нервные проводники, проходящие в своеобразном туннеле на внутренней поверхности запястья. Существуют и другие виды трудовой деятельности, приводящие к возникновению туннельного синдрома (кассиры, пианисты, скрипачи, работники на конвейере).
Работа на клавиатуре может привести к развитию запястного синдрома
При этом преимущественно страдает срединный нерв, который ущемляется соседними сухожилиями и связками. Начало патологии не бывает острым, она развивается постепенно, с нарастанием симптоматики. Сначала появляется чувство покалывания, «мурашек» или онемения в области ладони и пальцев (большой, указательный, средний), затем присоединяется боль. Состояние, когда болит запястье правой руки уже практически постоянно, особенно ночью, а пальцы рук слабеют, свидетельствует о тяжелом течении запястного синдрома. Причем болезненные ощущения могут быть не только в зоне ладони или пальцев. Нередко рука болит от запястья до локтя, что говорит о дальнейшем распространении патологического процесса по нервным стволам.
В легких случаях заболевания, чтобы устранить все его симптомы, требуется сменить вид труда. Как только прекращается воздействие на срединный нерв, так полностью восстанавливается состояние кисти и пальцев. В более тяжелых ситуациях пациентам назначается комплексное лечение: иммобилизация запястья с помощью ортезов, противовоспалительные средства, поливитамины.
Любое состояние, когда рука в области запястья болит, посинела и распухла, требует немедленного обращения к доктору, диагностики и лечения. Грамотная терапия поможет быстро восстановить функциональность пальцев и кисти, а также исключить развитие серьезных осложнений.
Частые вопросы
Какие могут быть причины боли в запястье?
Боль в запястье может быть вызвана различными причинами, включая травмы, перенапряжение, воспалительные процессы (такие как тендовагинит или артрит), синдром карпального канала, а также другие заболевания и состояния.
Какие симптомы могут сопровождать боль в запястье?
Помимо боли, симптомы боли в запястье могут включать отечность, покраснение, ощущение онемения или покалывания, ограничение движения и слабость в руке и запястье.
Полезные советы
СОВЕТ №1
Постарайтесь избегать монотонных движений запястья, особенно при работе за компьютером. Регулярно делайте перерывы, чтобы размять и растянуть мышцы запястья.
СОВЕТ №2
Используйте эргономичные приспособления, такие как подставки для запястья или эластичные бинты, чтобы уменьшить давление на суставы и сухожилия.
СОВЕТ №3
Если боль в запястье не утихает или усиливается, обратитесь к врачу для профессиональной консультации и возможного лечения.