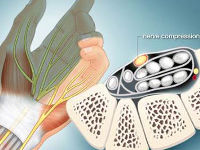
Туннельный синдром – это целая группа заболеваний периферических нервных волокон, которые возникают из-за сдавливания этих нервов в тех или иных анатомических каналах (туннелях) организма, которые могут быть образованными костными, мышечными и сухожильными анатомическими структурами.
На сегодняшний день описано несколько десятков тоннельных синдромов. Некоторые из них являются очень распространенными, например, туннельный синдром запястья, которым болеет примерно 1% всего населения, другие можно увидеть достаточно редко и о них известно лишь узкопрофильным специалистам.
Несмотря на клиническое разнообразие данной группы патологий периферической нервной системы, первопричины развития одни и те же – защемление нервного волокна в своем естественном анатомическом вместилище. Данную патологию в англоязычной медицинской литературе также можно встретить под названием ловушечная невропатия, что очень хорошо отображает механизм поражения нерва.
Помимо сдавливания нервной ткани, при развитии туннельного синдрома происходит нарушение кровоснабжения нерва. Отсюда выплывает еще одно распространенное название данной группы патологий – компрессионно-ишемическая невропатия.
Важное значение в диагностике туннельных синдромов имеет симптом Тинеля: при постукивании в области пораженного нерва возникает покалывание и болезненные ощущения
Чаще всего встречаются туннельные синдромы рук, намного реже страдают нервные стволы нижних конечностей. Как правило, дебют заболевания приходится на возраст 30-45 лет, женщины страдают чаще мужчин. Течение патологии имеет хронический характер с периодами обострений и ремиссий, сопровождается 3 клиническими синдромами – болевым, признаками нарушения чувствительности и двигательной функции конечности, которые могут быть выражены в различной степени.
Причины
Основное значение в развитии компрессионно-ишемических невропатий отводится микротравматизации нерва хронического характера, которая носит профессиональный, бытовой или спортивный характер. Именно поэтому чаще всего ущемляются нервные структуры, которые находятся в непосредственной близости к подвижным суставам.
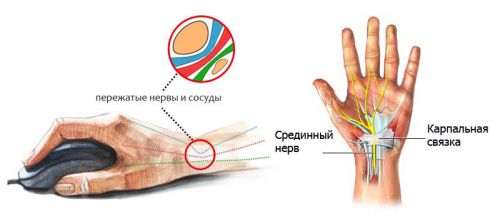
На сегодняшний день причиной номер один туннельного синдрома запястья является работа с компьютерной мышкой и клавиатурой
Увеличивают риск развития данной группы недугов обменные и эндокринные нарушения в организме. Например, заболевание чаще возникает у женщин при беременности, кормлении грудью, в период климактерической перестройки, у пациентов с гипотиреозом, при длительном приеме гормональных препаратов, в том числе и оральных контрацептивов.
В некоторых случаях причиной ущемления нерва может стать выраженное похудение. При этом уменьшается количество жировой клетчатки, которая защищает нерв и выполняет для него амортизирующие функции.
Также в медицине описаны случаи семейных туннельных синдромов. При этом у родственников изначально фиксировали выраженно узкие каналы, в которых располагаются нервные волокна.
Повышен риск подобных нарушений и у пациентов с системными заболеваниями соединительной ткани, артритами, артрозами, перенесенными травмами и операциями на суставах, сахарным диабетом, хроническим алкоголизмом, множественной миеломой и прочими гематологическими болезнями.
Ниже рассмотрены те туннельные синдромы, которые встречаются чаще всего.
Туннельный синдром запястья
Карпальный туннельный синдром составляет примерно 50% всех компрессионно-ишемических невропатий и в последние годы его количество резко возрастает, что можно объяснить увеличением числа работников, которые регулярно пользуются клавиатурой и компьютерной мышкой.
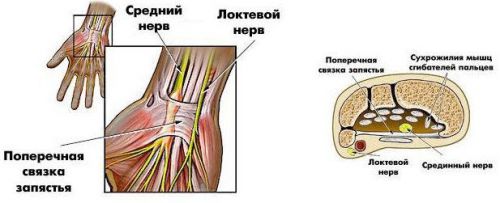
Запястный канал (карпальный) сам по себе является очень узким, его дном и стенками являются кости запястья, сверху канал покрыт поперечной связкой запястья. Внутри футляра находятся сухожилия мышц-сгибателей пальцев и срединный нерв.
При возникновении карпального туннельного синдрома страдает срединный нерв
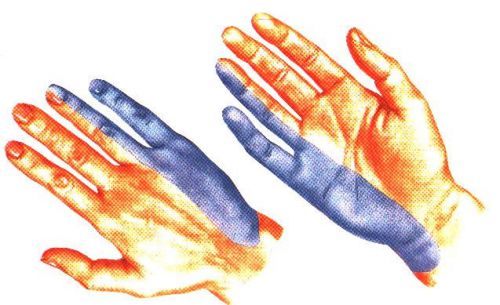
Срединный нерв по своей функции является смешанным, то есть обеспечивает и чувствительность, и двигательную активность. Он принимает участие в иннервации ладонной поверхности 3-5 пальцев кисти, межпальцевых участков и тыльной стороны ногтевых фаланг первых 3 пальцев. Двигательная часть нерва обеспечивает нормальную функцию мышц, которые формируют возвышение первого пальца кисти руки.
Симптомы туннельного синдрома запястья
В случае развития синдрома карпального канала у пациента развивается компрессионно-ишемическая невропатия срединного нерва. Патология характеризируется хроническим длительным течением. Среди первых признаков невропатии можно отметить боль в области соответствующей иннервации, парестезии (покалывание, ощущение ползанья мурашек, онемение), которые появляются в основном ночью и часто становятся причиной пробуждения человека. По мере прогрессирования недуга указанные симптомы беспокоят и днем, и ночью.
Зона иннервации срединного нерва
На следующем этапе прогрессирования болезни постепенно снижается чувствительность кожи и появляются двигательные нарушения – снижение мышечной силы мышц тенора, гипотрофии и атрофии мышечной ткани, слабость в руке, невозможность выполнять привычные движения и даже держать предметы.
Боль при кистевом туннельном синдроме характеризируется распространением не только на кисть, но и на предплечье, плечо и даже в область шеи. Болезненные ощущения снижаются при растирании и встряхивании кистей рук (улучшается кровоснабжение поврежденного нерва).
Простые тесты для диагностики синдрома запястного канала:
- Тест Тинеля – при перкуссии в области поврежденного нерва наблюдается появление или усилении боли и парестезии в зоне его иннервации.
- Тест с поднятием верхней конечности – для этого нужно поднять и вытянуть прямые руки над головой, удерживать в такой позиции конечности на протяжении 60 секунд. Из-за снижения интенсивности кровотока у пациента, у которого присутствует запястно-туннельный синдром, возникает боль и парестезии.
- Сгибательный тест – для этого нужно максимально согнуть кисть в лучезапястном суставе и удерживать ее в таком положении на протяжении минуты. В последующем при разгибании руки возникает боль и парестезии в зоне иннервации срединного нерва.
- Тест с бутылкой – становится положительным только в случае присоединения двигательных расстройств. При этом пациент не может поднять и удерживать бутылку за горлышко большим и указательным пальцем.
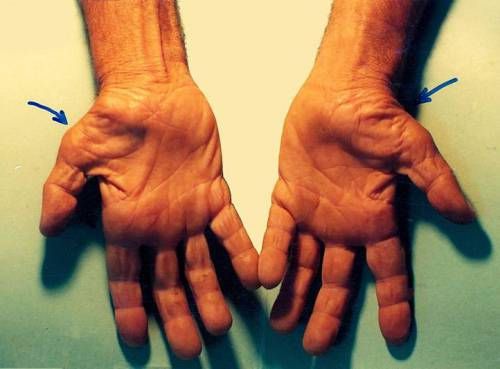
В случае грубых патологических изменений на поздней стадии болезни существенно меняется внешний вид кисти. Кожа становится очень бледной, мышцы тенора атрофируются, рука начинает напоминать лапу примата.
Стрелками указана атрофия мышц тенора у пациента с синдромом запястного канала
Лечение туннельного синдрома запястья
После постановки диагноза прибегают к консервативной терапии, хирургическое лечение сразу может быть назначено только в единичных случаях, например, когда сдавливание нерва вызвано травмой или разрастанием костной мозоли после перелома запястья.
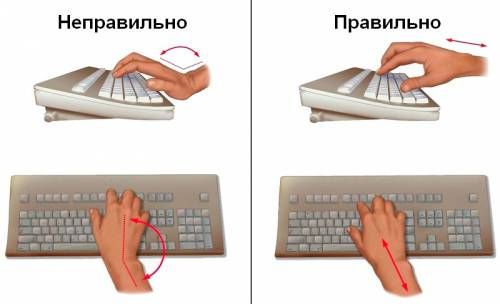
В первую очередь нужно избавиться от всех возможных факторов, которые могли стать причиной заболевания. Важно обеспечить полный покой руке на период активной фазы лечения. Чтобы максимально обездвижить конечность, можно воспользоваться специальными повязками, бандажами и ортезами для лучезапястного сустава. Также нужно позаботиться об эргономичности своего рабочего места. Если вы работаете с компьютером, нужно придерживаться некоторых правил расположения рук на клавиатуре и мышке.
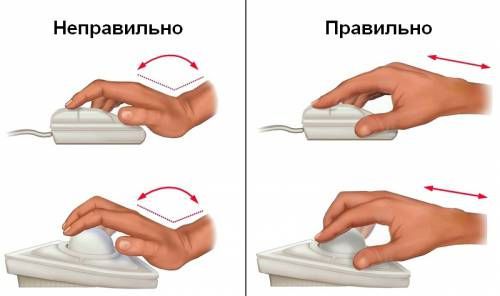
Также существуют различные гаджеты, которые позволяют поддерживать нужную позицию кистей рук при работе и предупреждают дальнейшее травмирование срединного нерва, например, вертикальные мышки, силиконовые коврики с гелевыми подушечками, прочие приспособления.
Такой нехитрый гаджет обеспечит правильное положение кистей рук при работе с обычной компьютерной мышкой и будет отличной профилактикой развития туннельного синдрома
Из медикаментозных средств применяют анальгетики и противовоспалительные препараты. В более сложных случаях и при выраженных болевых ощущениях прибегают к блокаде с использованием глюкокортикостероидов. В комплексном лечении также применяют лечебные упражнения, физиотерапию, массаж, иглоукалывание.
Если консервативные мероприятия оказались безрезультатными, то вылечить невропатию поможет операция. При этом проводят хирургическое рассечение карпальной связки канала и высвобождают нерв из ловушки. Есть несколько способов проведения оперативного вмешательства, в современных клиниках с этой целью используют даже эндоскопическое оборудование, что позволяет избежать большого хирургического разреза. Период восстановления занимает до 3 месяцев.
Важно! Лечение при туннельном синдроме запястья должно быть начато своевременно. Если длительное время не предпринимать никаких мер, в тканях срединного нерва могут произойти необратимые изменения, которые приведут к полной утере функции нервного волокна.
Кубитальный туннельный синдром
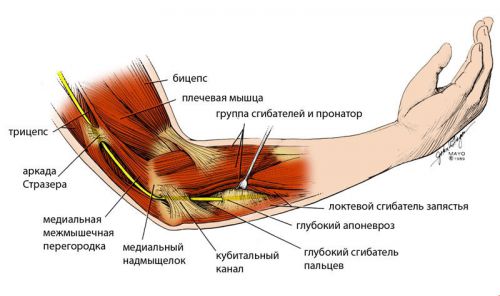
Среди туннельных синдромов верхней конечности следует выделить и синдром кубитального канала, который возникает вследствие ущемления локтевого нерва в кубитальном канале.
Кубитальный канал содержит в себе локтевой нерв, который может ущемляться с развитием компрессионно-ишемической ульнарной невропатии
Из-за поверхностного прохождения нервного волокна в этом месте и большой подвижности локтя ульнарный нерв склонен к повреждениям в зоне кубитального канала. Данная патология находится на втором месте среди туннельных синдромов после повреждения запястного канала.
Зона иннервации локтевого нерва
Чаще всего причиной развития патологии является повреждение нервного волокна из-за длительного статического перенапряжения и давления на нерв, например, привычка долго говорить по телефону, оперев локоть на стол, пр. Также недугу способствуют обменные и эндокринные заболевания, травмы, операции на локтевом суставе, артриты и артрозы этого сочленения.
Симптомы невропатии также включают три основных момента:
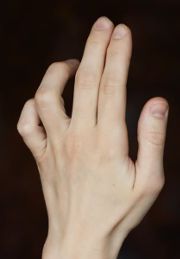
Характерное положение кисти при невропатии локтевого нерва по типу «когтистой лапы»
- боль в зоне иннервации локтевого нерва;
- чувствительные расстройства – осеменение, парестезии, снижение чувствительности;
- двигательные расстройства, которые возникают по мере прогрессирования недуга – слабость 4 и 5 пальцев кисти, атрофия мышц гипотенора и межкостных мышечных волокон, характерное положение кисти по типу когтистой лапы.
В лечении такой патологии применяют как консервативные методы, так и хирургические. Важно фиксировать руки в разогнутом положении, для этого существуют специальные шины, которые можно надевать ночью на время сна в домашних условиях. В комплексе терапии применяют медикаментозные препараты, физиотерапию, народные средства, лечебную физкультуру.
Операция назначается в случае неэффективности консервативного лечения. В ходе манипуляции рассекается связка, которая прикрывает кубитальный канал сверху и, таким образом, высвобождается нерв, который постепенно самостоятельно восстанавливает свои функции (если болезнь не зашла слишком далеко).
Невропатия лучевого нерва
Лучевой нерв может сдавливаться в нескольких местах по своему ходу, но чаще всего это происходит на уровне дистальных участков плечевого канала.
При этом наблюдаются признаки полного поражения ствола лучевого нерва:
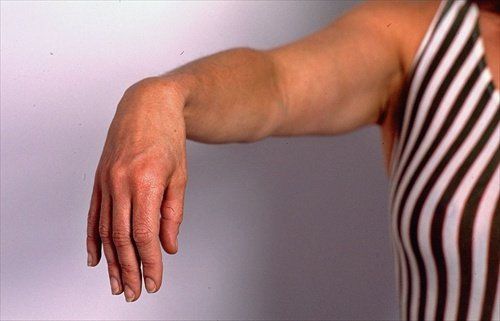
- паралич мышц, которые разгибают кисть и пальцы («свисающая кисть»);
- чувствительные расстройства на тыльной стороне предплечья и на тыльной стороне лучевой половины кисти (1 и 2 пальцы);
- боль при пальпации зоны поражения.
Невропатия лучевого нерва проявляется синдромом «висячей кисти»
Данное заболевание еще называют параличом субботней ночи, параличом медового месяца.
Как лечить невропатию лучевого нерва? Лечение может быть консервативным и хирургическим. В случае неэффективности комплекса различных терапевтических мероприятий прибегают к операции.
Невропатия малоберцового нерва
Чаще всего ущемление этого нерва происходит между головкой малоберцовой кости и краем длинной тибиальной мышцы. Такая ситуация наблюдается при резком подошвенном сгибании стопы, в случае растяжения голеностопного сустава.
В результате возникает травма фибулярного нерва, которая может приобретать хронический характер с развитием невропатии. Также сдавление нерва может наблюдаться при выполнении некоторых видов работ на корточках, сидя в позе нога на ноге, при наложении тугой гипсовой повязки.
При этом наблюдается паралич мышц, которые разгибают стопу и пальцы ног, снижение чувствительности наружной поверхности голени, тыльной части стопы и 1-4 пальцев. Если невропатия сохраняется длительное время, развиваются атрофии передней и задней групп мышц голени. При пальпации и перкуссии зоны поражения пациент ощущает боль и возникновение парестезий.
Болезнь Рота
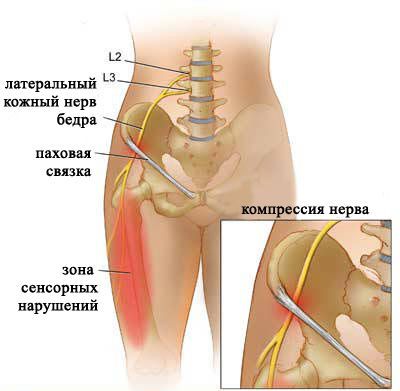
Это один из распространенных туннельных синдромов нижней конечности. При этом возникает компрессионно-ишемическое поражение бокового кожного бедренного нерва. Нерв выполняет только чувствительную функцию и не содержит двигательных волокон, иннервирует кожу передненаружной поверхности средней трети бедра.
При болезни Рота сдавливается латеральный кожный нерв бедра
Основной симптом патологии – онемение и жгущая боль в соответствующей зоне иннервации. На поздних стадиях развития патологии наблюдается полная потеря чувствительности данного участка кожи. При разгибании бедра боль усиливается, при сгибании – уменьшается.
Как правило, данное нарушение не причиняет серьезных неудобств для пациента, но в некоторых случаях боль становится очень выраженной. Такая ситуация является показанием к хирургической операции в области паховой связки.
Интересно, что невропатией латерального кожного нерва бедра страдал Зигмунд Фрейд, считая, что эта боль носит психогенный характер.
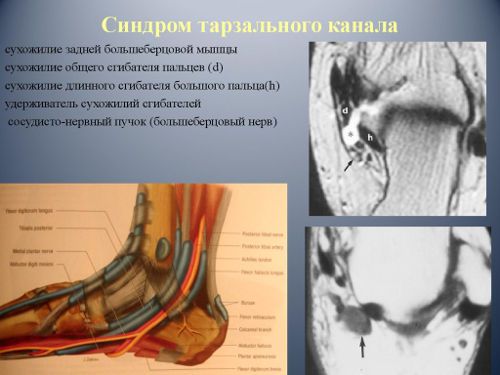
Синдром тарзального канала
В случае развития синдрома тарзального канала сдавливается большеберцовый нерв. Компрессия происходит преимущественно в области костно-фиброзного предплюсневого канала (тарзального).
Чаще всего патология развивается из-за травм в области голеностопного сустава, в некоторых случаях причину компрессии выяснить не удается
Основной симптом болезни – боль, которая ощущается в области подошвы стопы и пальцев. Болезненные ощущения возникают или усиливаются при ходьбе, возникает симптом перемежающей хромоты. Также боль возникает самостоятельно ночью и способствует пробуждению пациента. Очень часто патология носит двусторонний характер.
Синдром грушевидной мышцы
В случае развития компрессионно-ишемической невропатии седалищного нерва говорят о синдроме грушевидной мышцы. Он возникает в результате спастического сокращения последней, из-за чего седалищный нерв прижимается к крестцово-остистой связке. Подобная ситуация часто наблюдается у пациентов с дегенеративно-дистрофическими поражениями позвоночника.
Среди признаков болезни можно отметить боль жгущего характера, развитие парестезий в зоне иннервации общего тибиального нерва. Также у пациентов регистрируют снижение ахиллова сухожилия. Со временем развивается слабость мышц голени.
Развитие туннельного синдрома существенно влияет на качество жизни больных. Но прогноз при своевременно установленном диагнозе и правильном лечении благоприятный. Именно поэтому не нужно затягивать визит к врачу, если вас беспокоят описанные в статье симптомы. Следует понимать, что болезней периферической нервной системы очень много, при этом выяснить причину и поставить точный диагноз сможет только специалист.
Частые вопросы
Что такое туннельный синдром?
Туннельный синдром – это состояние, при котором нервы в определенных участках тела становятся сдавленными или сжатыми, что приводит к различным симптомам, таким как онемение, слабость и боль.
Каковы наиболее распространенные причины туннельного синдрома?
Наиболее распространенными причинами туннельного синдрома являются повреждения, перегрузка, воспаление или аномалии структуры, которые приводят к сдавливанию нервов в определенных участках тела, таких как запястье, локоть или шея.
Какие методы лечения используются для туннельного синдрома?
Лечение туннельного синдрома может включать консервативные методы, такие как физическая терапия, ношение суппортов, упражнения для укрепления мышц и изменение образа жизни, а также хирургическое вмешательство в случаях, когда консервативные методы не приносят должного облегчения.
Полезные советы
СОВЕТ №1
Регулярно делайте упражнения для растяжения и укрепления мышц запястья, предплечья и шеи, чтобы предотвратить возникновение туннельного синдрома.
СОВЕТ №2
Поддерживайте правильную позу за рабочим столом, используйте эргономичную мебель и оборудование, чтобы снизить нагрузку на суставы и мышцы.
СОВЕТ №3
Регулярно делайте перерывы в работе, чтобы разогнуться, сделать упражнения для глаз и рук, а также сменить позу и размять мышцы.