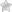Раком желчного пузыря называют новообразование злокачественного характера, которое относится к группе опухолей билиарной системы. Желчный пузырь (ЖП) – полый орган, который напоминает по своей форме грушу. Располагается на нижней поверхности печени. Именно в желчном пузыре скапливается желчь – секрет, необходимый для процессов пищеварения. Во время поступления пищи в организм стенки желчного пузыря выталкивают желчь в просвет двенадцатиперстной кишки, где она (желчь) принимает непосредственное участие в расщеплении липидов.
Женский пол более подвержен развитию патологии, особенно в пожилом возрасте. Среди всех онкологических процессов желудочно-кишечного тракта (ЖКТ) злокачественные опухоли желчного пузыря занимают пятое место после поражения желудка, поджелудочной железы, прямой и ободочной кишок. Далее рассмотрены особенности болезни и методы ее лечения, а также то, сколько живут люди с подобным диагнозом.
Причины
Специалисты выделяют несколько факторов, провоцирующих развитие злокачественного новообразования. Первая причина – калькулезный холецистит. Во время диагностики было установлено, что 75% пациентов с опухолью билиарного тракта имеют в анамнезе желчнокаменную болезнь и хроническое воспаление желчного пузыря. Как правило, онкология возникает через 13–15 лет, причем чем больше размер конкрементов, тем выше вероятность появления заболевания.
Конкременты считаются постоянными раздражителями слизистой оболочки. В результате возникают воспалительные процессы, образование полипов, злокачественное перерождение клеток. Следующая причина – длительное поступление с пищей канцерогенных веществ (употребление продуктов с консервантами, фаст-фуда, чипсов и т.д.). Полипы, аденомы и другие опухоли доброкачественного характера могут перерождаться, вызывая появление рака желчного пузыря.
Другими факторами риска считаются:
- рецидивирующие инфекции;
- аномалии развития пузыря и желчевыводящих протоков;
- синдром Мириззи – частичное сужение общего печеного протока из-за развития в нем воспаления и сдавления извне желчным конкрементом;
- глистные инвазии (заражение печеночными трематодами);
- хронические патологии кишечника.
Менее значимыми факторами являются ожирение и период беременности. Они лишь повышают риск развития желчнокаменной болезни, которая, в свою очередь, считается одной из главных причин рака. Существует еще одна теория канцерогенеза. В ней речь идет о мутации гена, отвечающего за угнетение опухолевого роста клеток – р53. Подобный вывод был сделан учеными, благодаря диагностированию этой проблемы у 30–90% больных раком.
Классификация и анатомические особенности
Дисплазия клеток поверхностного эпителия слизистой желчного пузыря, эпителия слизистых желез шейки и внепеченочных желчных протоков – именно с этого процесса начинается раковое перерождение. С момента дисплазии до появления злокачественной опухоли в желчном пузыре проходит от 10 до 20 лет. Специалисты выделяют несколько форм рака:
- диффузно-инфильтративная;
- папиллярная;
- узловая.
Новообразование может располагаться в любом из отделов пузыря
Первая форма наиболее распространенная. Стенка пузыря утолщается, ее поверхность приобретает бугристость. Орган увеличивается или, наоборот, уменьшается в размерах. На последних стадиях заболевания может не просматриваться просвет пораженного органа. Границы новообразования четко определить не получается. Метастазы локализуются в двенадцатиперстной кишке и печени, ободочной кишке.
Папиллярная форма характеризуется образованием папиллярных наростов, которые растут в просвет ЖП, встречается не так часто. При узловой форме можно четко дифференцировать границы опухоли. Также известны варианты сочетания инфильтративной формы с двумя остальными. Опухоль желчного пузыря поражает:
- дно (у каждого второго пациента);
- тело пузыря (у каждого третьего);
- шейку (в 10% случаев).
Важно! Рак области дна имеет самый благоприятный прогноз, поскольку в этом случае новообразование на протяжении длительного времени ограничивается пораженным органом.
В зависимости от гистологической характеристики рак желчного пузыря может быть представлен аденокарциномой, плоскоклеточным раком и недифференцированной формой.
TNM
Диагноз пациенту ставят именно на основании классификации TNM.
| T – первичная опухоль | N – поражение лимфоузлов | M – метастазирование |
| Тх – недостаточно данных | Nx – недостаточно данных | Mx – недостаточно данных |
| Т0 – отсутствует | N0 – признаки поражения отсутствуют | M0 – отсутствует |
| Tis – преинвазивная карцинома | N1 – поражение регионарных лимфоузлов | M1 – наличие отдаленных метастазов |
| Т1 – новообразование затронуло слизистую оболочку или мышечный слой | ||
| Т2 – распространяется до серозной оболочки, без поражения печени | ||
| Т3 – перфорация серозной оболочки/распространение на печень или другой соседний орган | ||
| Т4 – опухоль выходит за границы ЖП, множественные отдаленные метастазы |
На основании данной классификации специалисты уточняют стадию онкологического процесса. 1 стадия – T1N0M0, 2 стадия – T1N1M0 или T2N1M0, 3 стадия – T1N2M0 или T2N2M0, или T3N2M0, 4 стадия – Т1N3М0 или T2N3M0, любая Т, любая N при М1.
О метастазировании
Онкология желчного пузыря довольно рано проявляется образованием метастазов, которые распространяются по организму гематогенным и лимфогенным путями. Лимфатической системой метастазы распространяются в следующей последовательности: печеночно-двенадцатиперстная связка, панкреатодуоденальные лимфатические узлы, чревной ствол и верхние брыжеечные сосуды, парааортальные лимфоузлы.
Также характерно поражение печени, брюшины, легких и плевры. Известны вариации сочетания нескольких первичных опухолей: рак желчного пузыря возникает одновременно со злокачественными новообразованиями яичников, щитовидной железы, молочных желез.
Проявления болезни
Симптомы заболевания зависят от расположения опухоли, гистологической картины, патологического процесса желчного пузыря, который ранее наблюдался у больного. Анализ симптоматики считается одним из важных методов диагностики. Далее рассмотрены основные проявления новообразования и их особенности.
Боль
Пациента беспокоит ноющая боль, которая возникает не только в области проекции пораженного органа. Синдром характеризуется также болезненными ощущениями в глубине живота. Появляются так называемые «светлые» промежутки, когда боль стихает на неопределенный период.
Диспепсические признаки
Проявляются поносами, которые чередуются с запорами. Могут возникать тошнота и рвота, которые спровоцированы сдавлением опухолью пилорического отдела желудка и двенадцатиперстной кишки, а также отдела ободочной кишки. Результатом становится снижение массы тела больного.
Желтуха
Встречается у каждого третьего пациента, проявляется желтушным оттенком кожи, слизистых оболочек и склер. Причинами становятся:
- закупорка опухолью;
- сдавление желчного протока лимфатическими узлами;
- метастазирование в печень.
Желтуха характеризуется высокой выраженностью, часто сопровождается сильными болевыми ощущениями в области правого подреберья. В 25–60% случаев желтушность сочетается с кожным зудом.
Повышение температуры
Гипертермия (повышение температуры тела) появляется на фоне распада крупной опухоли или при поражении печени метастазами, а также на фоне присоединения воспалительного процесса.
Другие симптомы
Пациенты могут жаловаться на отвращение к сладкой пище и мясным продуктам. Появляется сильная слабость, снижение работоспособности, отсутствие аппетита. При обследовании больного специалистом определяется напряжение мышц живота, болезненность при пальпации справа под ребрами, увеличение размеров печени и селезенки. При больших размерах новообразования врач может его пропальпировать.
У ряда пациентов определяется симптом Люггера (затвердение краев печени возле желчного пузыря) и асцит. Появление свободной жидкости в брюшной полости дает повод думать о неоперабельности патологического процесса. К сожалению, большинство симптомов является неспецифичным, то есть могут сопровождать не только рак, но и другие заболевания желчного пузыря.
Довольно часто авторами используется классификация Скуя. Согласно данным, начальный период рака желчного пузыря сопровождается признаками его хронического воспаления и симптоматикой желчнокаменной болезни. Второй период проявляется ухудшением состояния пациента. Известны моменты неоперабельных случаев на этом этапе заболевания. Ряд ученых разделяет онкологических больных на несколько клинических групп:
- Пациенты, у которых в клинической картине преобладают проявления хронического холецистита и желчнокаменной болезни.
- Больные с клиникой острого воспалительного процесса в желчном пузыре.
- Пациенты, у которых патологический процесс достиг тяжелой формы, часто с наличием метастазов.
- Пациенты, имеющие стертую клиническую картину, которым ставили ряд других диагнозов.
Диагностика
Используются лабораторные и инструментальные методы исследования, на основании которых можно не только поставить диагноз, но и провести дифференциальную диагностику.
Лабораторные методы
Общий анализ крови показывает снижение уровня гемоглобина и эритроцитов, увеличение лейкоцитов и сдвиг лейкоцитарной формулы влево, увеличение СОЭ. Изменения со стороны общего анализа мочи возможны только при тяжелом состоянии пациентов. На фоне желтухи могут появляться желчные пигменты и уробилин. Также на фоне желтушного синдрома копрограмма показывает отсутствие стеркобилина.
Биохимия крови онкологического больного:
- повышение уровня связанного билирубина;
- увеличение АЛТ, АСТ, щелочной фосфатазы;
- повышение цифр мочевины и креатинина – при гепаторенальном синдроме.
Важно! Также оцениваются показатели свертываемости крови (время свертывания, АЧТВ, протромбиновое время, этаноловый тест) и опухолевые маркеры (СА19-9 и СЕА).
Инструментальная диагностика
Наиболее простой используемый метод – УЗИ. На ранней стадии, пока первые симптомы рака желчного пузыря еще не появились, ультразвуковое исследование уже может показать утолщение стенок пораженного органа. Специалист может думать о воспалительном процессе, водянке, аденоматозе или полипозе. Позже определяется расширение желчных протоков и метастазы в печень. УЗИ с допплерографией позволяет уточнить состояние местных сосудов и степень их вовлечения в патологический процесс.
На фото можно увидеть удвоенный желчный пузырь, в первом отделе которого расположены конкременты, во втором – конкременты и опухоль
Компьютерная и магнитно-резонансная томография проводится для визуализации новообразования, его локализации, степени поражения лимфатических узлов, наличия метастазов в ткани печени. Состояние сосудов оценивается при помощи болюсного усиления с омниопаком. Другие методы диагностики:
- биопсия – специалист отделяет небольшую часть опухоли для дальнейшего гистологического исследования;
- РЭХПГ – используется для дифференциальной диагностики;
- ангиография – проводится непосредственно перед оперативным вмешательством;
- лапароскопия – метод, позволяющий осмотреть пораженную область и органы, которые располагаются поблизости.
Дифференциальная диагностика
Врач должен провести дифференциальную диагностику злокачественного опухолевого процесса со следующими состояниями:
- раком головки поджелудочной железы;
- опухолью двенадцатиперстной кишки;
- синдромом Мириззи;
- карциномой печеночно-поджелудочной ампулы;
- холедохолитиазом;
- первичным склерозирующим холангитом;
- желчной непроходимостью доброкачественного характера.
Особенности лечения
Лечебные мероприятия включают в себя хирургическое вмешательство, химио- и лучевую терапию. На поздних стадиях проводится только паллиативное лечение, которое не может восстановить здоровье пациента, но используется для облегчения его состояния, позволяя прожить дольше. Радикальные операции включают холецистэктомию (удаление пузыря), холецистэктомию в сочетании с резекцией (частичным удалением) печени, удаление ЖП с резекцией печени и регионарных лимфатических узлов, гемигепатэктомию. В некоторых случаях удаляют часть пораженных близлежащих органов.
Чаще всего на момент постановки диагноза заболевание находится уже на поздних стадиях, поэтому случаи считаются операбельными только у каждого десятого пациента. Радикальные операции не проводятся при наличии отдаленных метастазов, если поражены обе доли печени, при поражении опухолью воротной вены или печеночной артерии, если рак распространился вдоль желчевыводящих протоков.
Лапароскопическая операция проводится как в диагностических, так и в лечебных целях
Паллиативная терапия проводится для следующих целей:
- выведение желчи на фоне обтурации;
- формирование обходных билиодигестивных анастомозов;
- восстановление проходимости желудочно-кишечного тракта;
- пробная лапаротомия.
Важно! Химиолучевая терапия, проводимая без операций, обычно назначается в паллиативных целях.
Прогноз и профилактика
Чаще прогноз неблагоприятен, поскольку большинство пациентов обращаются за помощью уже в запущенных стадиях патологического процесса. Вероятность полного выздоровления возможна только в том случае, если рак обнаружен на ранней стадии случайно. Это случается, если пациент обратился за помощью на стадии воспалительных процессов или желчнокаменной болезни. Сколько живут больные даже после удаления желчного пузыря, зависит от того, распространилась ли опухоль за пределы пораженного органа. Если рак вышел за пределы ЖП, вероятность того, что больной проживет более 5 лет, менее 5%.
Профилактические мероприятия основываются на соблюдении правил здорового образа жизни и питания, своевременной терапии заболеваний желчного пузыря и желчевыводящих путей. Если пациенты имеют хронический холецистит, наличие полипов или дискинезии желчевыводящих путей, они должны состоять на диспансерном учете и проходить ультразвуковое обследование не менее одного раза в год.
Частые вопросы
Каковы основные симптомы рака желчного пузыря?
Основные симптомы рака желчного пузыря включают желтуху, боль в правом верхнем квадранте живота, необъяснимую потерю веса, а также тошноту и рвоту.
Какие факторы могут увеличить риск развития рака желчного пузыря?
Факторы, которые могут увеличить риск развития рака желчного пузыря, включают старший возраст, положительная семейная история рака желчного пузыря, полипы в желчном пузыре, хронический холецистит, а также наличие камней в желчном пузыре.
Каковы методы диагностики и лечения рака желчного пузыря?
Для диагностики рака желчного пузыря могут использоваться различные методы, такие как ультразвук, КТ, МРТ, биопсия и др. Лечение рака желчного пузыря может включать хирургическое удаление опухоли, химиотерапию, лучевую терапию, а также применение таргетированных препаратов.
Полезные советы
СОВЕТ №1
Проводите регулярные медицинские осмотры и обследования для раннего выявления рака желчного пузыря. Регулярные проверки помогут выявить заболевание на ранней стадии, когда шансы на успешное лечение выше.
СОВЕТ №2
Поддерживайте здоровый образ жизни, включая балансированное питание, регулярные физические упражнения и отказ от вредных привычек, таких как курение и употребление алкоголя. Это поможет снизить риск развития рака желчного пузыря.
СОВЕТ №3
Обратитесь к врачу при появлении любых симптомов, таких как боль в правом верхнем квадранте живота, желтушность кожи и белков глаз, необъяснимая потеря веса или аппетита. Раннее обращение за медицинской помощью может спасти жизнь.