Киста копчика представляет собой патологическое образование в подкожно-жировой клетчатке, которое сообщается с внешней средой посредством эпителиального хода. В медицинской практике заболевание встречается под другими названиями – дермоидная киста, эпителиальный копчиковый ход (ЭКХ), пилонидальный синус, свищ копчика. Болезнь в несколько раз чаще появляется у мужчин, чем у женщин, возникает в молодом возрасте (15-35 лет) и связана с врожденным недоразвитием мягких тканей в области крестцово-копчикового сочленения. В МКБ 10 кисте копчика присвоен код L05. Заболевание лечат хирургическим путем, что предотвращает развитие осложнений и прогрессирование патологии.
Причины
Болезнь имеет несколько названий, которые отражают локализацию кисты, причины возникновения патологии и стадию течения недуга. Эпителиальный копчиковый ход обычно расположен в поверхностных слоях эпителия, дермоидная киста копчика залегает в глубоких участках кожи, пилонидальный синус развивается вследствие врастания волоса, а свищ копчика представляет собой острую стадию заболевания с нагноения мягких тканей. При этом киста не связана с дистальными отделами толстого кишечника, копчиком и другими костными анатомическими структурами.
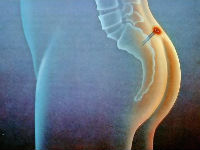
Все названия болезни относятся к единому патологическому процессу, который развивается вследствие нарушения эмбрионального развития подкожно-жировой клетчатки. В результате в дерме формируются кисты – патологические образования, которые имеют овальную форму, собственную капсулу и первичный аномальный ход для сообщения с внешней средой. Они располагаются выше анального отверстия в области ягодичной складки.
Строение кисты в области копчика
Внутреннюю капсулу кисты выстилает кожный эпителий. Через воронкообразные отверстия наружу выделяются отмершие клетки эпидермиса, секрет потовых и жировых желез. В случае закупорки аномальных ходов развивается инфицирование, что приводит к гнойному воспалению и появлению симптомов заболевания.
На возникновение клинических признаков болезни влияют следующие неблагоприятные факторы:
- травмы в области крестцово-копчикового сочленения;
- перегревание тела, которое сопровождается повышенной потливостью;
- переохлаждение;
- малоподвижный образ жизни (сидячая работа);
- снижение иммунных сил организма;
- инфекционные заболевания с лихорадкой;
- нарушение гигиены тела;
- хорошо развитый волосяной покров в ягодичной складке.
В результате возникновения воспаления заболевание принимает хроническое течение с периодами ремиссии (затихания) и обострения патологического процесса. При нагноении кисты формируется вторичное отверстие (свищ), через которое гной выходит наружу, что облегчает состояние больного.
Клиническая картина
Пилонидальный синус образуется в области копчика в период эмбрионального развития и локализуется в подкожно-жировой клетчатке с момента рождения ребенка. Заболевание длительное время протекает бессимптомно и может характеризоваться незначительным зудом и дискомфортом в ягодичной складке. При воздействии неблагоприятных факторов внешней или внутренней среды происходит закупорка эпителиального копчикового хода, что формирует образование нагноившейся кисты. Стадия острого воспаления сопровождается яркими клиническими проявлениями и заставляет больных обращаться за медицинской помощью.
Внешний вид пилонидального синуса на коже
Характерные симптомы кисты копчика:
- боль в области крестцово-копчикового соединения выше анального отверстия;
- усиление болевого синдрома при ходьбе и в сидячем положении;
- в случае нагноения болевые ощущения принимают постоянный дергающий характер;
- образование округлого инфильтрата в ягодичной складке, болезненного при ощупывании;
- отек и покраснение тканей в участке воспаления;
- из первичного или вторичного отверстия выделяется слизисто-гнойный экссудат;
- врастание волоса в кожу над поверхностью кисты;
- признаки интоксикации (головная боль, сонливость, повышение температуры тела).
Осложнения острой стадии дермоидной кисты:
- формирование свища;
- флегмона или абсцесс в области крестцово-копчикового сочленения;
- мокнущая экзема кожи;
- остеомиелит (гнойное поражение костей таза);
- парапроктит (воспаление клетчатки вокруг прямой кишки);
- проктит (воспаление прямой кишки);
- плоскоклеточный рак.
При нагноении кисты копчика заболевание может разрешаться самостоятельно. Гной через свищ выходит наружу, рана очищается, и затихает воспалительный процесс. Следует помнить, что улучшение общего состояния без лечения не приводит к полному выздоровлению. Рецидив заболевания может возникнуть при воздействии неблагоприятных факторов, а патология принимает хроническое течение.
Диагностика
Пилонидальный синус имеет постоянно прогрессирующее хроническое течение с постепенным вовлечением в патологический процесс большого объема мягких тканей в области копчика. Поэтому важно прибегнуть к медицинской помощи на начальных этапах заболевания при возникновении первых клинических проявлений. Возникает вопрос, к какому врачу обращаться при подозрении на дермоидную кисту? Можно записаться на прием к терапевту, который после осмотра и выявления жалоб направит к узкому специалисту. Диагностикой и лечением заболевания занимается врач-проктолог.
Клинические признаки кисты копчика и осмотр места патологии в большинстве случаев не вызывает сомнения в постановке диагноза. Иногда требуется дифференциальная диагностика патологии с остеомиелитом крестца и копчика, свищем при воспалении прямой кишки. Для этого назначают рентгенографию тазовой области в двух проекциях. Проводят ректороманоскопию – эндоскопическое обследование прямой кишки. После постановки диагноза решают вопрос о назначение срочной или плановой операции в зависимости от тяжести и стадии патологического процесса.
Лечебная тактика
Для эффективного лечения кисты копчика назначают радикальный метод терапии – проведение операции, используя различные методики удаления патологического образования. Без операции можно добиться только временного улучшения состояния больного, но нельзя полностью исключить прогрессирование болезни и развитие рецидива. Чем раньше проведено хирургическое вмешательство, тем меньше вероятность формирования осложнений, легче техническая часть операции, благоприятнее восстановительный послеоперационный период. Удаление кисты копчика проводят под местной анестезией.
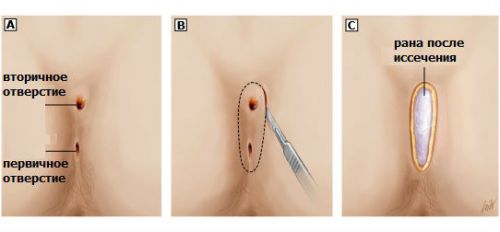
Место операции при дермоидной кисте: а – расположение аномальных отверстий, б – границы разреза кожи, с – форма раны после удаления кисты
Методики, направленные на иссечение кисты копчика:
- Метод открытой раны. После вскрытия гнойника, очищения гнойных карманов и иссечения кисты края раны подшивают к ее дну. Это способствует снижению риска возникновения рецидивов, но увеличивает сроки заживления раны и восстановительного периода до 4-8 недель. Такой способ применяется в случае срочной операции на стадии острого воспаления.
- Метод закрытой раны. После удаления кисты рану зашивают и оставляют отверстие для дренажа. Методика характеризуется меньшими сроками восстановительного периода. Рана заживает через 2-3 недели. Для снижения риска рецидивов хирургический способ применяют в случае плановых операций на стадии ремиссии патологического процесса.
- Метод Баском. Иссечение кожи в участке кисты проводят по направлению от первичных аномальных ходов к вторичным ходам или свищам. При этом первичные ходы ушивают, а в полость вторичных ходов ставят дренажи для выведения воспалительного экссудата.
- Метод Каридакиса. Удаление кисты копчика и лоскута кожи над ней проводят со смешением места патологии по направлению к срединной линии между ягодицами. Это позволяет улучшать заживление раны и уменьшать сроки восстановительного послеоперационного периода.
Внешний вид места операции после наложения швов
До и после хирургического вмешательства назначают курс антибиотиков широко спектра действия для ограничения распространения инфекции и предупреждения вторичного заражения раны. При возникновении интенсивных болей применяют анестетики (темпалгин, анальгин, баралгин) и негормональные противовоспалительные средства (диклофенак, парацетамол, ибупрофен).
Швы снимают через 10-14 дней после операции. Рану перевязывают ежедневно до удаления швов. Затем проводят гигиенический уход при помощи антисептиков (йод, перекись водорода, хлоргексидин) в области раны для предупреждения вторичного инфицирования. Трудоспособность восстанавливается через 3-4 недели. В течение месяца после хирургического вмешательства необходимо исключить физические нагрузки, поднятие тяжестей, сидячее положение на твердой поверхности и сон на спине.
Отзывы пациентов
Эффективное лечение кисты копчика проводят только хирургическим путем, консервативную терапию назначают на стадии подготовки к операции или в случае противопоказаний к оперативному вмешательству. Далее приведены отзывы пациентов о терапии заболевания и о послеоперационных последствиях.
Отверстия в области крестца, которые соединяют полость кисты с внешней средой, отмечены красными стрелками
Олег Сергеевич, 32 года. С юных лет беспокоил дискомфорт в области копчика, периодически появлялась сыпь между ягодицами, зуд в положении сидя. После падения во время зимнего гололеда появились боли в области крестца. К врачу не обращался, смазывал ушиб обезболивающей мазью, состояние улучшилось. Однако через месяц боли возобновились, над крестцом сформировалась припухлость, которая не позволяла сидеть и нормально передвигаться. Проконсультировался с проктологом, врач поставил диагноз дермоидная киста. Назначили антибиотики и операцию по удалению кисты. Рана после операции заживала несколько месяцев, на месте разреза образовался крупный рубец, который впоследствии пришлось удалять лазером. По мнению врача, осложнений можно было избежать при своевременном обращении за медицинской помощью.
Валентина, 25 лет. В 20 лет мне поставили диагноз киста копчика. Обратилась к врачу по поводу зуда в области копчика и дискомфорта во время длительного сидячего положения на занятиях в институте. Доктор порекомендовал операцию. Долго не соглашалась, но все-таки решилась. Операция заняла не больше 40 минут под местным обезболиванием, швы сняли через 8 дней, на учебу вернулась через неделю. Рада, что избавилась от навязчивого зуда и теперь могу не ограничивать себя в повседневной жизни.
Константин Петрович, 29 лет. Удалили кисту копчика 10 лет назад в хирургическом отделении районной больницы. Рана зажила быстро, вернулся на работу через 2 недели. За прошедшие годы периодически появлялась отечность и боли в межъягодичной области в холодное время года. К врачу не обращался, потому что заболевание не сильно беспокоило и проходило самостоятельно. Месяц назад тяжело перенес грипп, и киста снова заявила о себе – в области копчика появился нарыв с выделением гноя. Терапевт дал направление на консультацию к проктологу, который назначил повторную операцию по иссечению дермоидной кисты. В больнице провалялся 1,5 месяца. Рекомендую сразу обращаться к узким специалистам, чтобы получить эффективный результат и забыть о болезни раз и навсегда.
Киста копчика – врожденное заболевание, которое характеризуется прогрессирующим течением и проявляет себя при воздействии неблагоприятных факторов. Эффективное лечение возможно только при условии проведения операции по иссечению патологического образования в условиях проктологического отделения. Раннее выявление болезни и назначение планового хирургического вмешательства вне фазы обострения снижает риск появления рецидива и приводит к полному выздоровлению.
Частые вопросы
Каковы причины возникновения копчиковой кисты?
Копчиковая киста может возникнуть из-за врожденных аномалий, травмы, инфекции или даже из-за заживления ранее пройденного заболевания.
Какие симптомы сопровождают копчиковую кисту?
Симптомы копчиковой кисты могут включать боль и дискомфорт в области копчика, отечность, красноту и даже гнойное отверстие, если киста инфицирована.
Как происходит лечение копчиковой кисты?
Лечение копчиковой кисты может включать консервативные методы, такие как применение горячих компрессов и прием противовоспалительных препаратов, или хирургическое удаление кисты, особенно в случае инфицированной или болезненной кисты.
Полезные советы
СОВЕТ №1
При наличии копчиковой кисты обязательно обратитесь к врачу для точного диагноза и назначения лечения. Не пытайтесь самостоятельно лечить кисту, так как это может привести к осложнениям.
СОВЕТ №2
В зависимости от размера и симптомов копчиковой кисты, врач может назначить консервативное лечение (например, прием противовоспалительных препаратов) или хирургическое вмешательство (удаление кисты).
СОВЕТ №3
После удаления копчиковой кисты следуйте рекомендациям врача по уходу за раной, чтобы избежать возможных осложнений и ускорить процесс заживления.