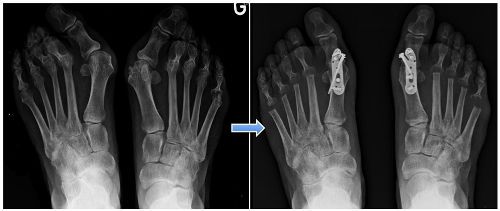
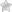Комбинированное плоскостопие характеризуется деформациями стопы, которые объединяют поперечное и продольное плоскостопие. При этом формируется плоская стопа с полным отсутствием амортизации как в поперечном, так и в продольном сводах, что способствует патологическим изменениям костной системы человека.
В запущенных случаях патологический процесс определяется даже при визуальном осмотре стоп. Их передняя часть расширена в костях плюсны, а подошвы лежат на поверхности горизонтально.
Причины развития заболевания
Существуют наследственные и приобретенные факторы развития заболевания:
- наследственно передается слабость мышц и связок. Этот путь развития встречается в 3-4% всех случаев и характеризуется комбинированным поражением стоп в более зрелом возрасте, но патологические изменения стопы определяются уже в раннем детском возрасте, практически сразу после рождения ребенка;
- приобретенное заболевание впервые может обнаружиться в возрасте 35-40 лет, чаще всего среди женщин. Это объясняется возрастной гормональной перестройкой организма, ведущей к набору массы тела и ношением обуви на каблуке, деформирующей стопу. Такая ситуация приводит к напряжению мышц и связок, которые со временем ведут к ослаблению апоневроза подошвы и уплощению стопы. Определить самостоятельно изменения в стопе возможно только во 2-й степени, когда появляется боль и отеки, особенно в вечернее время и после длительной ходьбы;
- специалистами была установлена прямая зависимость высоты каблука обуви со степенью плоскостопия. Например, 2 степень развития патологического процесса наиболее часто возникает при ношении каблуков 4 см. При этом движение приводит к напряжению поперечного свода, а мышечное сокращение усиливает напряжение плюсны;
- при использовании обуви с каблуком от 5 до 7 см. отмечается напряжение поперечной и продольной связки одновременно. Длительное ношение обуви на высоком каблуке нередко способствует образованию вальгусной деформации 1-го пальца и развитию смешанного уплощения ступни, которое прогрессирует при сопутствующих факторах (избыточная масса тела, повышенная потливость ног и т. д.).
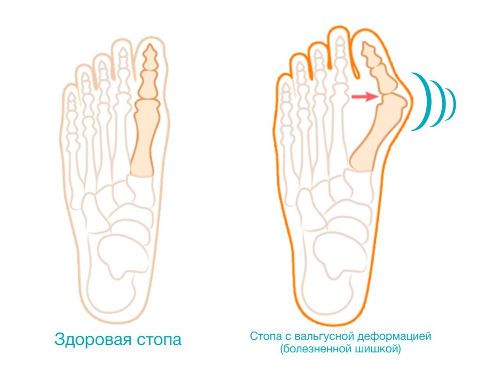
Вальгусное смещение большого пальца на ноге ведет к отклонению 1 плюсневой кости, а также фаланги 1 пальца
Классификация заболевания
Развитие комбинированной формы заболевания может появиться в любом возрасте.
Выделяется несколько типов плоскостопия:
- Посттравматичный. Изменения в поперечном и продольном своде стопы возможны в результате травмирования конечности. Наиболее часто такой тип плоскостопия возникает у взрослых пациентов, так как у детей отмечаются высокие регенерирующие способности организма.
- Статический. Такой тип развития болезни возникает при длительных физических нагрузках, а также ношении неправильно подобранной обуви. Статическое плоскостопие характерно для пациентов зрелого возраста и людей, деятельность которых определяется длительным нахождением (более 6 часов) на ногах.
- Паралитический. Комбинированная форма плоскостопия паралитического типа возникает как результат паралича мышц ног. При легком течении паралитического плоскостопия его рекомендуется лечить с помощью специализированных ортопедических методик.
- Метаболический. В этом случае плоскостопие развивается в результате недостаточного поступления в костную ткань необходимых витаминов и микроэлементов. При этом наблюдаются затруднения и боль при ходьбе, частые переломы и т. д.
Симптоматика развития изменений
Заболевание протекает с симптомами, характерными обоим типам плоскостопия (поперечному и продольному).
Анатомическое изменение костей плюсны нельзя компенсировать связочным и мышечным аппаратами, поэтому травматическое поражение стопы ведет к наружному выступанию большого пальца. В этом случае пациент вынужден приобретать свободную обувь, большего размера, а «нарост» на пальце сопровождается болезненностью и воспалительными процессами с образованием натоптышей и мозолей.
Систематическое травмирование мозолистых образований, сопровождающееся повышенной потливостью ног, способствует возникновению патологических процессов инфекционного характера.
Кроме того, существует ряд вторичных симптомов продольно-поперечного плоскостопия:
- область лодыжки начинает отекать;
- на переднем своде стопы появляется болезненность при касании или передвижении;
- возможно появление боли в области спины и колена;
- пациент слегка прихрамывает при ходьбе;
- конечность становится синюшной, что происходит в результате сдавливания первого пальца в результате деформации и образования тромбов.
В результате развития заболевания возможно появление суставных болей в нижних конечностях
Помимо этого, возможно врастание ногтевой пластины, образования пяточных шпор и гиперемии в области пальцев на больной конечности.
Диагностика
Запущенное плоскостопие определяется ортопедом при визуальном осмотре, но для выявления болезни на ранней стадии развития рекомендуется выполнить ряд диагностических мероприятий, которые включают в себя:
- при развитии комбинированной формы плоскостопия 2-й степени отмечается нарушение сокращающей функции мышц, регистрируемое электромиографией;
- в соответствии с показаниями проводится рентгенографическое исследование стопы;
- выполняется плантография.
Техника проведения плантографии
Заключительный диагноз устанавливается с учетом рентгеновских снимков. При ранней диагностике и своевременном обращении за помощью к высококвалифицированному специалисту вполне возможно сохранить здоровье ног, предотвратив негативные последствия с деформированием стопы.
Терапевтические мероприятия
Необходимо учитывать, что окончательно вылечить пациента в зрелом возрасте от комбинированной формы плоскостопия невозможно. Терапевтические мероприятия направлены на снятие негативной симптоматики, корректирование стоп и предупреждение возможного прогрессирования заболевания, поэтому так важно раннее обращение к врачу.
При лечении ранней стадии комбинированного плоскостопия предпочтение отдается консервативной терапии, предполагающей снятие болевого синдрома и улучшение состояния мышечно-связочного аппарата стопы. В этой стадии назначаются НПВС в сочетании с физиотерапией.
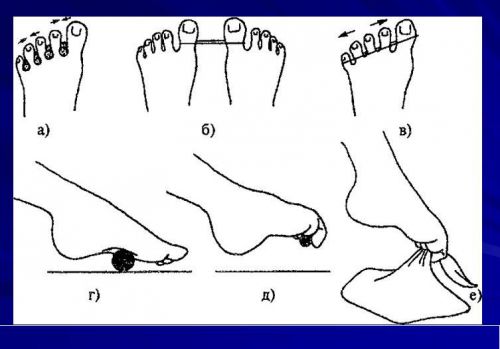
Обязательная терапия предусматривает выполнение ЛФК, индивидуальная схема которого разрабатывается лечащим врачом-ортопедом, с учетом степени и формы заболевания. При смешанном плоскостопии слабеет связочный аппарат и главная цель ЛФК – это их укрепление. Поэтому занятия лечебной физкультурой должны быть ежедневными (по 10-15 минут в день).
Комплекс ЛФК при комбинированной форме плоскостопия
Эффективно физиотерапевтическая терапия при поперечно-продольном плоскостопии с применением парафиновых аппликаций, электрофореза с добавлением растительных компонентов, а также выполнение фонофореза с лидокаином и гидрокортизоном.
Однако одной физкультурой избавиться от заболевания невозможно. Хорошую эффективность показывает лечебный массаж стопы, включая гидромассаж. Массажные процедуры способствуют нормализации кровообращения с усилением мышечного тонуса в области стоп и голеней. Врачи рекомендуют ходьбу босиком по неровным поверхностям (песок, галька, мелкие камушки и т. д.).
Комплексная терапия должна включать использование горячих солевых ванночек для ног, с помощью которых эффективно снимается отек, нейтрализуется воспалительный процесс и купируется боль.
Важно учитывать, что все вышеперечисленные мероприятия эффективны только на ранней стадии заболевания. При осложненных деформациях стоп решается вопрос о проведении хирургической операции. Серьезные деформации стоп с нарушением функции ходьбы и последующим изменением точки опоры в области стопы требуют обязательного восстановления правильной фиксации, в противном случае плоскостопие комбинированного характера может привести к инвалидизации пациента.
Лечебные аппликации с озокеритом
Оперативное вмешательство
При невозможности консервативной терапии рекомендуется хирургическое вмешательство, при котором выполняется резекция экзостоза хрящевой ткани на основании 1 пальца. Кроме того, хирургически разрушается 1 плюсневая кость для того, чтобы удалить клин, который образовался между основанием большого пальца и костью.
Оперативное вмешательство направлено на:
- исправление пронации 1 пальца;
- восстановление плюснефалангового сустава;
- обеспечение костной стабильности;
- устранение боли и воспалительного процесса;
- нормализация функциональности стопы.
Суть хирургического вмешательства заключается в нейтрализации патологического процесса в подкожно-жировой клетчатке. Воспаление усиливается костно-хрящевым экзостозом, а костный нарост на 1 пальце способствует отечности ступни. Во время хирургической операции выполняется артропластика на большом пальце, а при возникновении необходимости выполняется корректировка деформаций костей плюсны.
Снимок до и после операции по резекции экзостоза
Период реабилитации составляет около 1,5 месяца. В том случае, когда в ходе оперативного вмешательства кость фиксируется специальными винтами, необходимость в их последующем удалении отсутствует, так как винты, выполнены из титана. Они не окисляются и отлично выполняют поддерживающую функцию стопы. Однако на протяжении 3–3,5 недель назначается ношение гипсовой повязки, после чего она меняется на пластиковый гипс для удобства личной гигиены. После этого пациенту рекомендуется 3–4 недели ходить, не опираясь на прооперированную ногу.
Противопоказания к операции:
Оперативное вмешательство при комбинированной форме плоскостопия нельзя проводить в следующих случаях:
- хроническое течение вирусного гепатита, сопровождающееся поражением печени;
- иммунодефицитные состояния;
- менструальный синдром;
- венерические заболевания;
- варикоз вен нижних конечностей.
Важно помнить, что хирургическое вмешательство выполняется только в крайнем случае, а также при неэффективности консервативной терапии.
Профилактика
Огромное значение для предупреждения плоскостопия комбинированной формы имеет профилактика, которая предусматривает:
- правильный подбор обуви с каблуком не более 4 см;
- сбалансированное питание с достаточным количеством витаминов и минералов;
- занятия спортом и закаливающие процедуры;
- санация хронических очагов воспаления;
- предупреждение ожирения;
- выполнение разминок во время длительного стояния на ногах;
- профилактические осмотры (до 2 раз в год).
При необходимости рекомендуется самостоятельно сделать массажный коврик, нашив на него пуговицы различного размера, ракушки и т. д. В этом случае хорошо выполнять самомассаж. Кроме того, в начальной стадии рекомендуется ношение ортопедических стелек и супинаторов, которые подбираются индивидуально, в соответствии с анатомическими особенностями стопы.
Терапия плоскостопия зависит от степени запущенности процесса. После того, как врач подберет правильные стельки и назначит все необходимые мероприятия, он составит индивидуальный план проведения реабилитационных действий, которые следует выполнять неукоснительно в течение достаточно длительного периода времени.
Смешанное плоскостопие сопровождается сложными комплексными изменениями, при развитии которых требуется длительное наблюдение и терапия. При этом самостоятельно справиться с болезнью достаточно сложно. Поэтому при обнаружении первых симптомов плоскостопия необходимо обратиться к ортопеду, который проведет ряд диагностических процедур для выяснения причины заболевания и назначит комплекс лечебных мероприятий.
Частые вопросы
Какие причины комбинированного плоскостопия?
Комбинированное плоскостопие может быть вызвано различными факторами, включая генетическую предрасположенность, травмы стопы, неправильную обувь, избыточный вес или неправильную посадку стопы.
Какие методы лечения комбинированного плоскостопия существуют?
Лечение комбинированного плоскостопия может включать ношение ортопедических стелек, специальных упражнений для укрепления мышц стопы, физиотерапию, массаж, а также в некоторых случаях хирургическое вмешательство.
Полезные советы
СОВЕТ №1
При комбинированном плоскостопии рекомендуется носить подходящую обувь с хорошей поддержкой подъема и подошвой, которая не деформируется при ходьбе.
СОВЕТ №2
Для укрепления мышц стопы полезно выполнять специальные упражнения, такие как подъем на носки, сгибание и разгибание пальцев стопы, а также растяжка ахиллова сухожилия.
СОВЕТ №3
При комбинированном плоскостопии рекомендуется обратиться к врачу-ортопеду для подбора индивидуальных ортопедических стелек, которые помогут снизить нагрузку на стопу и улучшить положение стопы при ходьбе.