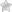Эмпиемой желчного пузыря называют осложнение острого холецистита, проявляющееся образованием гнойного содержимого в полости пораженного органа. Это патологическое состояние требует немедленного хирургического вмешательства, развивается в 5–10% всех клинических случаев острого воспаления билиарного тракта. Эмпиема желчного пузыря характеризуется выраженной интоксикацией организма больного, даже может иметь неблагоприятный исход.
Причины и механизм развития
Желчный пузырь – небольшой мешочек, который крепится к нижней поверхности печени. Он предназначен для накопления желчи и усиления ее концентрационных способностей. Желчь – секрет, который вырабатывается непосредственно клетками печени, а затем собирается в желчный пузырь по желчным протокам. У здорового человека желчь выделяется из пузыря в двенадцатиперстную кишку в период активной фазы пищеварения и принимает участие в расщеплении липидов и некоторых белков.
На фоне желчнокаменной болезни, закупорки желчевыводящих протоков опухолью или скоплением гельминтов либо паразитов процесс оттока желчи нарушается, возникает ее застой. Последнее является прекрасным предрасполагающим фактором для быстрого размножения патогенных микроорганизмов. Позже в полости пузыря образуется гнойный экссудат, который смешивается с депонированной желчью. Стенки пораженного органа растягиваются, он не в состоянии выполнять свои функции. Чрезмерное перерастяжение стенок желчного пузыря может привести к его разрыву и излиянию содержимого в брюшную полость, что спровоцирует развитие гнойного перитонита.
Постепенно самочувствие больного с эмпиемой желчного пузыря только ухудшается. Отсутствие своевременного оперативного и антибактериального лечения приводит к стадии гангренозного поражения и летальному исходу. Именно поэтому важно начинать терапию при первых признаках холецистита, желчнокаменной болезни и других патологий билиарной системы, которые могут в будущем спровоцировать развитие эмпиемы или других серьезных осложнений (например, водянки желчного пузыря).
Желчнокаменная болезнь – одна из причин развития эмпиемы желчного пузыря
Важное звено в патогенезе заболевания – бактериальная микрофлора. Воспаление может быть вызвано неконтролируемым размножением стафилококков, клостридий, синегнойной палочки, клебсиеллы. Эмпиема желчного пузыря может появиться также на фоне новообразований гепатобилиарной системы или близлежащих органов. Опухоли сдавливают желчевыводящие пути и сам пузырь, блокируя отток желчи. Пациенты, которые находятся в группе риска:
- с сахарным диабетом;
- имеющие большую массу тела;
- страдающие иммунодефицитом;
- те, которые перенесли бактериальные инфекции в недавнем прошлом;
- больные с гемоглобинопатией;
- те, которые перенесли операции на органах брюшной полости (из-за развития спаечного процесса);
- имеющие перегиб или другие анатомические деформации желчного пузыря.
Важно! Определение причины развития эмпиемы необходимо для выбора тактики лечения.
Симптомы
Эмпиема проявляется острой симптоматикой. Пациенты жалуются на сильную боль в правом боку под ребрами. Болевой синдром характеризуется постоянством, иррадиацией в правую руку, правую часть шеи, усиливается на фоне кашлевых толчков, чихания, поворотов туловища. Параллельно повышается температура тела, которая, в зависимости от выраженности патологического процесса, может колебаться от субфебрильной (37,1–37,4 градусов) до критической (40 градусов).
Больные жалуются на ломоту в теле, озноб, слабость, отсутствие аппетита, потливость. Наблюдается снижение показателей давления, пульс учащается, дыхание поверхностное. Также появляется тошнота и приступы рвоты, желтушность кожных покровов из-за нарушения оттока желчи. Важно знать, что пациенты с сахарным диабетом и те, которые страдают иммунодефицитом, не имеют столь выраженной симптоматики. Клиническая картина на фоне таких патологий стерта.
При тяжелой форме эмпиемы больной может быть дезориентирован в пространстве, наблюдается спутанность сознания. При осмотре пациента врач обнаруживает белый налет на языке, влажность кожных покровов. Пальпация брюшной стенки определяет болезненность в области правого подреберья, увеличенные размеры пораженного органа.
Болевой синдром – наиболее яркий признак развития воспалительного процесса
Клинические признаки гнойного перитонита (воспаление брюшины в результате излития содержимого пузыря в брюшную полость):
- болезненность в животе без четкой локализации (ее стихание считается крайне неблагоприятным признаком, который говорит о появлении некроза и омертвении нервных окончаний);
- сильная рвота, в которой может присутствовать кишечное содержимое;
- выраженное вздутие кишечника;
- сухая и бледная кожа;
- холодные и влажные руки и ноги;
- серый налет с отпечатками зубов на языке;
- частый нитевидный пульс, сначала повышение, а позже снижение артериального давления;
- частое поверхностное дыхание;
- возможно появление судорог.
На стадии перитонита пациенты становятся беспокойными, поскольку испытывают чувство страха. При прогрессировании патологии их беспокойство сменяется дезориентацией и пассивностью. Сознание нарушается вплоть до коматозного состояния. При пальпации брюшной стенки наблюдается ее защитное напряжение, положительный симптом Щеткина-Блюмберга (при надавливании на брюшную стенку и резком отнятии руки болевой синдром в разы усиливается). Урина отходит в малом количестве, из-за высокой концентрации ее оттенок изменяется на оранжевый или даже коричневый.
Диагностика
Врач уточняет жалобы пациента или узнает о его состоянии со слов родственников (в случае спутанности сознания больного), собирает анамнез его жизни, проводит осмотр внешнего вида. Далее проводится пальпация брюшной стенки, перкуссия и аускультация, назначаются лабораторные методы диагностики. В обязательном порядке проводят общий анализ крови и мочи. В анализе крови обнаруживается высокий уровень лейкоцитов, увеличенный показатель СОЭ, сдвиг лейкоцитарной формулы влево.
Также назначается биохимия крови с целью уточнения работы печени и состояния водно-электролитного баланса организма. На фоне сепсиса (проникновения бактериальной микрофлоры в кровь) необходимо провести микробиологический анализ с определением возбудителя инфекции и уточнением его чувствительности к антибактериальным препаратам.
Ультразвуковая диагностика позволяется определить размер желчного пузыря, состояние его стенок, оценить наличие обтурации желчевыводящих путей. Специалист наблюдает увеличение размера пораженного органа, скопление жидкости вокруг, изменение структуры и толщины стенок, наличие на них очагов некроза. В просвете пузыря наблюдается скопление желчи с взвесью хлопьев, осадком.
Для диагностики гнойного перитонита используются следующие методы:
- обзорная рентгенография органов брюшной полости;
- мультиспиральная КТ;
- диагностическая лапароскопия.
Перед проведением лечения необходимо комплексное обследование
Лечение
При подтверждении диагноза эмпиемы желчного пузыря пациент обязательно подлежит госпитализации. Его готовят к операции, поскольку другого метода лечения данной патологии не существует. Проводимое хирургическое вмешательство называется холецистэктомией. Врач удаляет желчный пузырь через лапароскопический доступ или путем полостной операции. При необходимости иссекаются близлежащие расплавленные от гноя ткани.
Лапароскопическое вмешательство противопоказано при следующих состояниях:
- анатомические дефекты пораженного органа;
- дегенеративно-деструктивные изменения в стенках пузыря;
- симптомы перихолецистита (воспалительный процесс брюшины, которая покрывает нижнезаднюю и боковые поверхности желчного пузыря, а также соединительной ткани, располагающейся между пузырем и печенью);
- перитонит.
Перед вмешательством подбираются антибиотики, которые необходимо принимать для остановки размножения патогенной микрофлоры и предупреждения развития осложнений. Антибиотикотерапия проводится и после операции. При развитии сепсиса или перитонита назначается комбинация из нескольких антибиотиков и противогрибковых средств, например Гентамицин + Ампициллин + Метронидазол. Длительность лечения и схема приема лекарственных средств расписываются для каждого пациента в индивидуальном порядке.
В случае гнойного перитонита проводится расширенная лапаротомия через срединный доступ. Это позволяет получить хирургам хороший обзор и провести тщательную санацию органов брюшной полости. Врачи вымывают весь патологический выпот, удаляют некротические ткани, вводят в брюшную полость растворы с антибиотиками, устанавливают дренажи для оттока патологического содержимого из раны.
Диета после удаления желчного пузыря
После проведения оперативного вмешательства важно провести коррекцию рациона питания больного. В первый день после холецистэктомии есть ничего нельзя, даже нельзя пить. Врачи разрешают только смачивать губы и полоскать рот, сплевывая воду. На вторые сутки уже можно пить воду, слабый отвар шиповника. На третий день позволено пить кефир 0% жирности, несладкий компот из сухофруктов, некрепкий чай.
На третий день можно немного расширять рацион, добавляя овощные пюре, протертые супы без мясных бульонов, яблочное пюре. Далее постепенно вводят отварное мясо нежирных сортов, измельченное в блендере, вареную рыбу, паровой омлет. Кушать пациент должен маленькими порциями, но часто (7–8 раз в день). Позже в рацион добавляют галетное печенье, сухари, каши, творог и другие кисломолочные продукты.
Важно! В период восстановления следует полностью отказаться от жирных мясных и рыбных блюд, жареного, копченостей, солений, спиртного.
Прогноз и профилактика
Исход развития эмпиемы желчного пузыря определяется степенью тяжести патологического процесса. При своевременной диагностике и проведении операции пациент довольно быстро восстанавливается. Наиболее неблагоприятный прогноз при развитии сепсиса и воспаления брюшины.
Профилактика заключается в своевременном лечении заболеваний билиарной системы и близлежащих органов, санации хронических очагов инфекции в организме, соблюдении правил здорового образа жизни и питания, ежегодной диспансеризации населения.
Частые вопросы
Каковы основные симптомы эмпиемы желчного пузыря?
Основные симптомы эмпиемы желчного пузыря включают в себя острую боль в правом верхнем квадранте живота, лихорадку, тошноту и рвоту, а также желтуху.
Каковы методы диагностики эмпиемы желчного пузыря?
Для диагностики эмпиемы желчного пузыря могут использоваться УЗИ, КТ, МРТ, а также лабораторные анализы крови и мочи для определения воспалительных процессов и инфекции.
Каково лечение эмпиемы желчного пузыря?
Лечение эмпиемы желчного пузыря может включать в себя применение антибиотиков, дренирование желчного пузыря, а в некоторых случаях может потребоваться хирургическое удаление желчного пузыря.
Полезные советы
СОВЕТ №1
Обратитесь к врачу при первых признаках боли в правом верхнем квадранте живота, особенно если боли сопровождаются лихорадкой или тошнотой. Раннее обращение к специалисту поможет своевременно диагностировать эмпиему желчного пузыря и начать лечение.
СОВЕТ №2
При сильной боли в животе и подозрении на эмпиему желчного пузыря, избегайте употребления жирной и острой пищи, так как это может усугубить симптомы. Рекомендуется придерживаться легкой диеты до посещения врача.