Одонтогенный остеомиелит – это гнойно-некротическое поражение таких костей, как верхняя и нижняя челюсть. Возникает на фоне существенного снижения иммунной защиты организма в сочетании с повышенной вирулентностью одонтогенной микрофлоры ротовой полости.
Впервые термин «остеомиелит» был введен в медицинскую практику в начале XIX века и обозначает он воспаление костного мозга. В современном понимании данное понятие включает гораздо больше патологических процессов, так как при развитии остеомиелита страдает не только ткать костного мозга, но и сама кость, надкостница, окружающие мягкие ткани. Но термин надежно закрепился в клинической практике и применяется по сей день.
Заболевают острым одонтогенным остеомиелитом преимущественно люди возрастом 20-45 лет, мужчины страдают чаще женщин. Воспаление нижней челюсти диагностируется в 85% всех случаев одонтогенных форм остеомиелита, верхняя челюсть поражается только в 15%. Тем не менее, частота обращения пациентов с остеомиелитом верхней челюсти к доктору в 3 раза выше, нежели с гнойным воспалением нижней, что объясняется более тяжелым протеканием такого варианта патологии.
При одонтогенном остеомиелите поражается верхняя либо нижняя челюсть
В зависимости от пути проникновения в костную ткань патогенных микроорганизмов, различают 2 основных типа остеомиелита:
- гематогенный (о нем подробно можно почитать в этой статье) – инфекция проникает в кость с током крови из первичного очага;
- экзогенный – патогены попадают в кость непосредственно из внешней среды, например, вследствие травм с переломами костей (травматический остеомиелит), хирургических вмешательств и др. лечебных манипуляций, именно в эту группу можно отнести и одонтогенный остеомиелит, о котором детально рассказано в этой статье.
Причины
При развитии одонтогенного остеомиелита источником и входными воротами для инфекции являются заболевания твердых и мягких тканей зуба. Именно наличие зубов придает клиническую специфичность данному виду гнойно-некротического поражения костной ткани челюсти. Естественно, на возникновение заболевания влияет и ряд других факторов, например, возраст, анатомические особенности строения челюстных костей, физиологические особенности организма, но основная роль отводится наличию в ротовой полости хронических очагов одонтогенной инфекции (различные стоматологические заболевания).
«Безобидный» кариес может стать виновником многих проблем со здоровьем, в том числе и остеомиелита челюсти
Чаще всего острый одонтогенный остеомиелит возникает из-за инфекционного поражения таких зубов, как временные моляры и первые постоянные моляры (жевательные зубы).
Следует знать, что термин «одонтогенные инфекции» означает инфекции ротовой полости. В зависимости от своей локализации, они подразделяются на:
- истинно одонтогенные, которые непосредственно связаны с поражением тканей зуба (кариес, пульпит и др.);
- пародонтальные, которые связаны с поражение периодонта зуба и десен (гингивит, периодонтит, перикоронит), окружающих тканей (мягкие ткани лица, шеи, лимфоузлы, надкостница, костная ткань, околоносовые синусы);
- неодонтогенные, которые связаны с поражением слизистых оболочек ротовой полости и слюнных желез (стоматит, паротит).
Среди самых распространенных возбудителей одонтогенного остеомиелита можно назвать такие микроорганизмы:
- стрептококки – S.mutans, S.milleri;
- анаэробная микрофлора – Peptostreptococcus spp., Fusobacterium spp., Actinomyces spp.;
- грамотрицательная микрофлора – Enterobacteriaceae spp. и S.aureus.
Важно знать, что в последнее время все чаще и чаще выявляют микробные ассоциации в качестве возбудителя одонтогенного остеомиелита, то есть болезнь вызвана не одним видом патогена, а их ассоциацией, которая иногда включает 5 или 6 патогенных возбудителей. Это значительно ухудшает прогноз недуга и осложняет подбор медикаментов, в частности антибиотиков.
Механизм развития
К сожалению, на сегодняшний день точные механизмы развития остеомиелита остаются не до конца изучены и понятны. Предложено несколько теорий данного патологического процесса, среди которых особая популярность досталась трем:
- сосудистая (инфекционно-эмболическая);
- аллергическая;
- нейротрофическая.
Если объединить все эти теории в одну, то развитие остеомиелита можно представить себе таким образом. Вследствие определенных факторов (особенностей кровотока в костной ткани, сенсибилизации организма к микробным антигенам, нарушение нервной регуляции тонуса сосудов и их склонности к спазмам, проникновению внутрь кости патогенов) развивается множественный тромбоз внутрикостных сосудов челюстных костей, из-за которого формируются участки кровоизлияний.
В них проникают патогенные микроорганизмы и формируются очаги гнойного воспаления. Это приводит к некрозу различной степени выраженности с дальнейшим распространением гнойно-некротического процесса на губчатую ткань кости, надкостницу и окружающие мягкие ткани.
В ротовой полости живет большое количество микроорганизмов и при определенных обстоятельствах большая часть из них может стать причиной остеомиелита челюсти
Классификация
В зависимости от клинического течения одонтогенного остеомиелита, выделяют 4 стадии недуга:
- Острая стадия, которая длится до 14 дней.
- Подострая – с 15 до 30 дня заболевания.
- Хроническая наблюдается, если болезнь продолжается спустя 30 дней, а длиться она может несколько лет.
- Обострение хронического одонтогенного остеомиелита.
В зависимости от распространенности патологического процесса, выделяют остеомиелит:
- ограниченный – локализируется в пределах тканей пародонта 2-3 соседних зубов;
- очаговый – распространяется в пределах альвеолярного отростка челюсти, ее тела на протяжении 3-4 соседних зубов, ее ветви на протяжении 2-3 см;
- диффузный – когда поражена половина или большая часть, иногда и вся челюсть (верхняя или нижняя).
Следует знать, что с недавнего времени стали выделять еще одну форму одонтогенного остеомиелита, которая не имеет типичного течения. То есть отсутствует острая фаза патологии, деструкция костной ткани незначительная, возможно образование свищевых ходов. Такую форму болезни называют первично-хроническим одонтогенным остеомиелитом.
Симптомы
Признаки одонтогенного остеомиелита зависят от стадии течения болезни и ее распространенности. Рассмотрим клинические особенности каждой формы недуга.
Острая стадия
Как уже было сказано, острая стадия болезни длится первые 14 суток. В зависимости от реакции организма, различают три варианта ее течения:
- гиперергический,
- нормоергический,
- гипоергический.
Гиперергический вариант встречается чаще всего, при этом присутствуют множественные местные и общие признаки патологии. У человека возникает очень интенсивный болевой синдром, боль распространяется с области пораженного участки челюсти на ухо, височную зону, затылок, шею на соответствующей стороне. У части больных боль появляется или усиливается во время жевания, разговора, глотания, открывания рта.
При этом возникает значительный отек мягких тканей лица, цвет кожи не меняется, может слегка покраснеть, кожные покровы собираются в складку. При попытке пальпации отекших тканей возникает выраженная боль. У части пациентов развивается мышечная контрактура и невозможность открыть рот. Также можно прощупать увеличенные и болезненные регионарные лимфатические узлы (шейные, подчелюстные).
При постукивании по зубам возникает боль, причем болят как причинные зубы, так и интактные (симптом «множественного периодонтита»). По мере прогрессирования патологии зуб начинает расшатываться, становятся подвижными и соседние зубы (симптом «клавиш»).
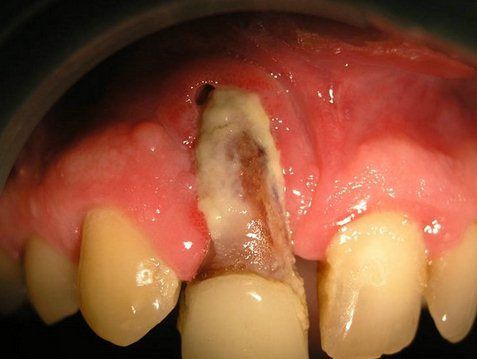
Если больной зуб удаляют, то из его лунки может выделяться гнойное содержимое. Появляется гнилостный запах изо рта, на языке присутствует белый налет. Слизистая оболочка в области пораженного участка челюсти гиперемирована и отечна. Спустя 2-3 дня от начала заболевания она приобретает синюшный оттенок.
Выделение гноя из лунки больного зуба при развитии одонтогенного остеомиелита
Одновременно развиваются симптомы выраженного интоксикационного синдрома:
- высокая температура, которая часто достигает уровня гипертермической лихорадки (40-41ºС);
- выраженная общая слабость, озноб;
- нарушение сознания от легких форм до глубокой комы;
- учащенное сердцебиение, повышение, а затем значительное снижение АД, сердечные аритмии;
- тошнота, рвотные позывы, нарушение стула;
- бледность кожных покровов, холодный липкий пот.
Иногда из-за шокового состояния пациента и бурного течения болезни очень сложно обнаружить местные признаки поражения челюсти, которые позволяют распознать остеомиелит. Риск летального исхода в таких случаях очень высокий, как правило, смерть наступает на протяжении первых 2-3 дней от начала болезни, при этом чаще всего так и не удается распознать одонтогенный остеомиелит.
Нормоергический вариант встречается на практике не часто. Как правило, чаще всего наблюдается при своевременно начатом успешном лечении гиперергического варианта течения патологии и является критерием благоприятного прогноза. Также такое течение остеомиелита может наблюдаться в случаях, когда пациенты занимаются самолечением до врачебного осмотра и не контролировано принимают антибиотики и противовоспалительные медикаменты. При этом описанные клинические симптомы имеют значительно меньшую степень выраженности и наблюдаются только в начале патологического процесса.
Если остеомиелит не диагностировать вовремя, то пациент может умереть от септического шока
Гипоергический вариант течения острой фазы одонтогенного остеомиелита сегодня встречается очень часто. Гипоергия (сниженный ответ организма на воспаление) может быть первичной или вторичной (после гипер- или нормоергии). Такой вариант часто наблюдается из-за наличия у большого количества людей различных иммунодефицитных состояний. Симптомы в таких случаях проявляются очень слабо, но патология протекает длительно. Пациенты не обращаются за медицинской помощью, что приводит к формированию хронического остеомиелита.
Подострая стадия
Во время перехода недуга с острой в подострую стадию состояние пациента значительно улучшается. Пропадают практически все общие признаки интоксикации, остаются только местные изменения. У части больных сохраняется субфебрилитет некоторое время. Если проводилось оперативное вмешательство, то послеоперационная рана постепенно очищается.
В случае, когда лечение не было начато вовремя, может наблюдаться распространение гнойного воспаления с формированием флегмон лица и свищевых ходов.
Хроническая стадия одонтогенного остеомиелита
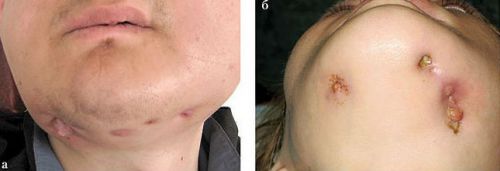
В некоторых случаях подострая стадия одонтогенного остеомиелита плавно переходит в хроническую. При этом пациента ничего не беспокоит до момента обострения. Воспаление протекает по гипоергическому типу. Нередко в таких пациентов наблюдается один или несколько свищей, из которых периодически начинает выделяться гнойное содержимое. Со временем развивается деформация челюстных костей в районе воспаления, контрактура жевательных мышц и ограничение открывания рта, нарушение процесса глотания пищи, косметический дефект лица.
Во время обострений повышается температура тела, появляется боль, наблюдается общее недомогание, задержка выделения гноя сквозь свищевые ходы, могут развиваться абсцессы и флегмоны мягких тканей лица. При стоматологическом осмотре можно выявить соответствующие патологические изменения.
Свищи на коже поднижнечелюстной области у пациентов с хронической формой одонтогенного остеомиелита
Как поставить диагноз?
Для диагностики одонтогенного остеомиелита очень важны данные осмотра пациента, в том числе и стоматологический осмотр, данные анамнеза заболевания и жизни, лабораторные анализы и некоторые методики инструментальной диагностики.
В общем анализе крови внимание врача должно привлечь сдвиг лейкоцитарной формулы влево, появление незрелых форм лейкоцитов в периферической крови (палочкоядерных, метамиелоцитов, миелоцитов), наличие лейкоцитоза (при генерализированных формах возможно развитие и лейкопении). СОЭ повышается в пределах 20-50 мм/час, иногда и выше. Резко возрастает содержание СРБ.
В общем анализе мочи могут наблюдаться неспецифические признаки воспаления – появление белка, лейкоцитов, эритроцитов, цилиндров. Также можно наблюдать специфические изменения в случае острой почечной недостаточности при гиперергических формах недуга.
Биохимический анализ отображает развитие воспалительного процесса в организме, также можно выявить нарушение того или иного органа (печени, почек, сердца) в случае гипертоксического течения болезни.
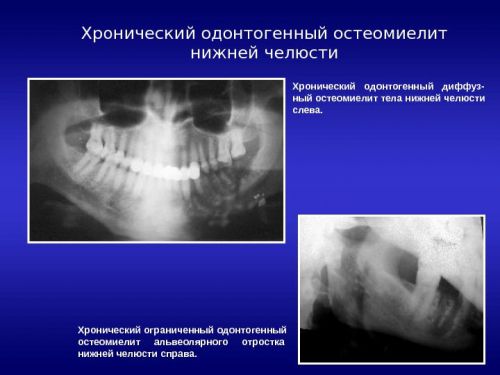
Рентгенография – обязательный и незаменимый метод диагностики одонтогенного остеомиелита
Важное место в диагностике остеомиелита отводится рентгенографии челюсти, с помощью которой можно выявить специфические изменения. Также очень информативным считается исследование с помощью компьютерной томографии.
В некоторых случаях для подтверждения диагноза может понадобиться пункция костной ткани и костного мозга.
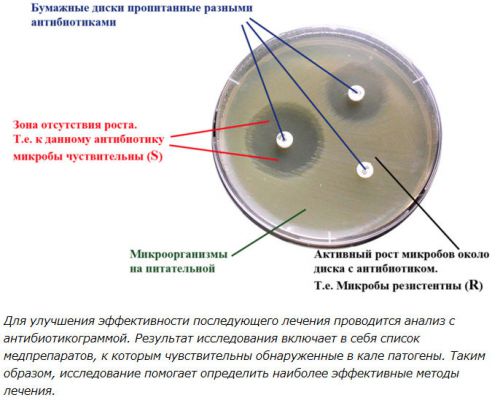
Важным этапом диагностики считают и посев отделяемого гноя или пунктата на питательные среды. Это необходимо для того, чтобы определить этиологию инфекции и определить чувствительность выделенных микроорганизмов к антибактериальным препаратам.
Антибиотикограмма – путь к подбору адекватной и эффективной антибактериальной терапии
Осложнения одонтогенного остеомиелита
Среди возможных осложнений заболевания следует назвать:
- септический шок, который нередко приводит к быстрому летальному исходу;
- разлитое гнойное воспаление мягких тканей лица, головы, шеи (флегмона);
- формирование абсцессов;
- образование свищевых ходов;
- деформация верхней или нижней челюсти;
- контрактура жевательных мышц;
- нарушение процесса жевания и глотания;
- патологические переломы челюсти;
- формирование ложных суставов челюсти.
Принципы лечения
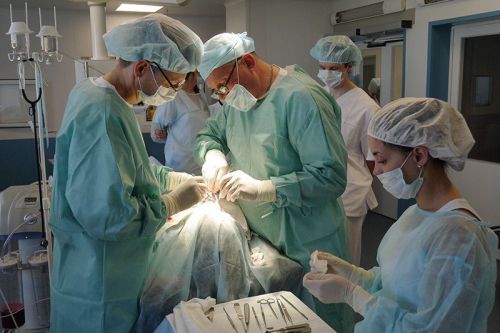
Основное правило современного лечения одонтогенного остеомиелита – это комплексный подход, то есть медикаментозная терапия должна сочетаться с хирургическим вмешательством.
В случае диагностирования заболевания необходимо немедленное избавление от зуба-виновника. После его удаления проводят регулярные промывания лунки антибиотиками и антисептиками. Обязательно проводят регулярную санацию раны и длительный курс антибиотикотерапии, учитывая данные антибиотикограммы. Лечение дополняют общеукрепляющей, иммуномодулирующей терапией, применение анальгетиков и противовоспалительных средств.
Хирургическая операция – неотъемлемая часть успешного лечения остеомиелита
В случае хронического остеомиелита лечение заключается во вскрытии очагов хронической инфекции, удалении некротизированных тканей и гноя. В обязательном порядке терапию дополняют санацией послеоперационной раны антисептиками и рациональной антибиотикотерапией. В комплексном лечении каждый пациент должен дополнительно получать дезинтоксикационную терапию, витамины, общеукрепляющие средства.
Профилактика
К сожалению, методик, которые со 100% гарантией смогут защитить человека от развития одонтогенного остеомиелита, не существует. Но соблюдение ряда правил поможет существенно снизить риск развития этого неприятного и опасного для жизни заболевания:
- нужно регулярно посещать стоматолога не только с целью лечебной, но и с профилактической;
- тщательно и регулярно чистить зубы, использовать зубную нить и ополаскиватели;
- избегать травмирования зубов и челюстей;
- повышение защитных сил иммунитета путем здорового образа жизни и правильного питания;
- своевременное лечение стоматологических заболеваний и протезирование зубов;
- соблюдение всех правил и рекомендаций врача после стоматологических манипуляций.
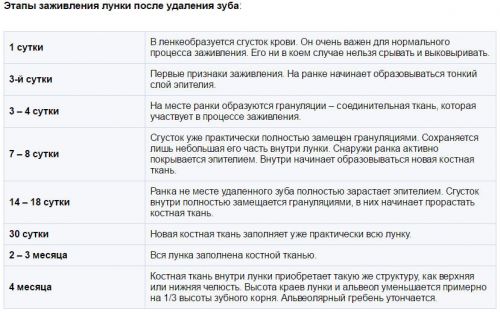
Если после удаления зуба процесс заживления пошел не по описанной схеме, то нужно обратиться к стоматологу, чтобы вовремя выявить возможные осложнения, в том числе и одонтогенный остеомиелит
Прогноз при одонтогенном остеомиелите полностью зависит от своевременности постановки диагноза. Чем раньше обнаружена болезнь и начато адекватное лечение, тем больше шансов у пациента на полноценное выздоровление. Вовремя не обнаруженный воспалительный процесс в лучшем случае перейдет в хроническую стадию, а в худшем может закончиться септическим шоком и летальным исходом.
Поэтому ни в коем случае не стоит пренебрегать регулярными осмотрами стоматолога, профилактическими анализами крови. Они помогут определить начальную стадию заболевания даже без возникновения настораживающих признаков.
Частые вопросы
Что такое одонтогенный остеомиелит?
Одонтогенный остеомиелит – это воспалительное заболевание костей челюсти, которое обычно возникает в результате инфекции, распространяющейся из зуба или его окружающих тканей.
Какие симптомы сопровождают одонтогенный остеомиелит?
Симптомы одонтогенного остеомиелита могут включать в себя боль в области зуба или челюсти, отечность, красноту, гнойное отделяемое из десен, лихорадку и общую слабость.
Каково лечение одонтогенного остеомиелита?
Лечение одонтогенного остеомиелита может включать в себя прием антибиотиков, хирургическое удаление пораженной ткани, дренирование гнойничков и в некоторых случаях реконструкцию костей.
Полезные советы
СОВЕТ №1
Одонтогенный остеомиелит – это инфекционное заболевание костей челюсти, которое чаще всего возникает в результате осложнений зубных инфекций. Для предотвращения развития одонтогенного остеомиелита важно своевременно обращаться к стоматологу при появлении боли или воспаления в области зубов.
СОВЕТ №2
При лечении одонтогенного остеомиелита важно следовать рекомендациям врача, принимать препараты антибиотиков и проводить процедуры дренирования гнойных очагов. Необходимо также соблюдать гигиену полости рта и регулярно посещать стоматолога для контроля состояния зубов и десен.