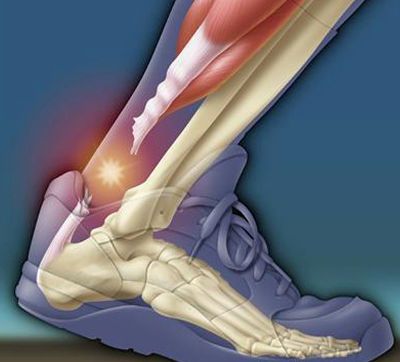
Несмотря на прочность, голеностопный сустав является довольно уязвимым сочленением, поскольку испытывает ежедневные нагрузки при ходьбе и других активных движениях ног. При этом именно на голеностоп приходится вся масса тела человека. В случае повреждения связок, мышц или костей слаженная работа сустава нарушается, и возникает боль в стопе.
Если болит пятка сбоку с внутренней стороны, то причиной этому может быть либо чрезмерная физическая нагрузка, которая превысила возможности стоп, либо патология опорно-двигательного аппарата.
Анатомия
Пятка – это амортизатор, который помогает человеку при ходьбе и обеспечивает его устойчивость в вертикальном положении. Основной частью задней области стопы является пяточная кость, представляющая собой достаточно объемное костное образование в окружении жировой подкожной клетчатке. Именно эта ткань берет на себя всю силу удара, возникающего при ходьбе, беге или прыжках. С помощью клетчаточной ткани пятка выдерживает нагрузку, которая может быть очень тяжелой, и тем самым защищает позвоночный столб от повреждений.
Если в структуре пятки возникают какие-либо сдвиги и изменения, то это отражается буквально на всем организме, особенно может пострадать позвоночник и спинной мозг. Прямая взаимосвязь между пяточной костью и позвоночником обусловлена тем, что в костной ткани проходит большое количество нервов и кровеносных сосудов.
Помимо жировой клетчатки, кость окружают мышцы, связки и сухожилия. В них также могут происходить изменения под влиянием травмирующих факторов, что приводит к воспалительным процессам. Появляется отечность, боль, покраснение и гипертермия. Боль в пятке сбоку с внутренней стороны может быть симптомом таких заболеваний, как бурсит, артрит, фасциит, а также свидетельствовать о появлении пяточной шпоры или растяжении связок.
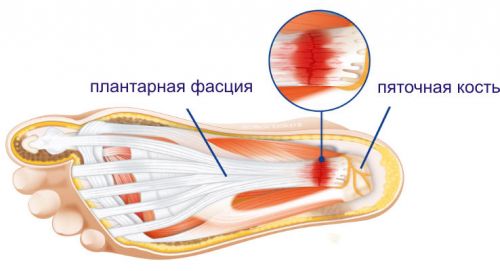
Подошвенный фасциит
Подошвенный, или плантарный, фасциит представляет собой заболевание, при котором в подошвенной фасции происходят изменения воспалительно-дегенеративного характера. Иногда провокатором фасциита выступает повреждение мягких тканей пятки вследствие травмы. Ведущим симптомом патологии является болевой синдром, который появляется либо усиливается при движениях, и сильнее выражен по утрам.
Фасцией называют оболочку из соединительной ткани, покрывающую мышцы, нервы и сосуды. Ее предназначением является опора и трофика тканей, обеспечение их внутриклеточного питания. Подошвенная фасция (апоневроз) крепится непосредственно к пяточному бугру и краям плюсневых костей и выполняет поддерживающую функцию для продольного свода стопы.
Когда человек стоит или идет, на подошвенную фасцию приходится почти половина веса его собственного тела, а наибольшее напряжение возникает возле пяточного бугра. Под действием регулярных нагрузок могут возникать микроразрывы, которые у здоровых людей проходят самостоятельно. Однако под влиянием негативных факторов это не всегда происходит, и в подошвенной фасции начинается воспалительный процесс.
Стоит отметить, что осложнением плантарного фасциита является возникновение костных наростов, остеофитов, больше известных как пяточные шпоры.
Причины воспаления таковы:
- чрезмерные физические нагрузки, особенно в сочетании с поднятием тяжестей;
- лишний вес, ожирение;
- врожденные либо приобретенные деформации стоп – продольное и поперечное плоскостопие, гипер- и гипопронация стоп;
- ношение тесной обуви, туфель на высоком каблуке или на плоской подошве;
- остеохондроз поясничного отдела позвоночника;
- артриты;
- заболевания, связанные с нарушением кровообращения.
При условии своевременного выявления плантарный фасциит успешно поддается лечению, и есть все шансы избежать его прогрессирования. Распознать заболевание можно по следующим признакам:
- болевой синдром появляется утром, сразу после принятия вертикального положения;
- характер боли резкий, внезапный;
- в результате активных движений в течение дня к вечеру может болеть вся стопа, включая голеностопный сустав;
- в ночное время или при попытке встать на ноги иногда возникают судороги;
- при сформировавшейся пяточной шпоре болевые ощущения выражены очень сильно, и пациент начинает испытывать трудности при ходьбе.
Диагностика и лечение
Диагностические мероприятия включают проведение физикального осмотра и опроса пациента, а также рентгенографии, с помощью которой устанавливается факт наличия или отсутствия пяточной шпоры. Этот метод позволяет выявить и возможные переломы остеофитов.
Поскольку основной причиной фасциита является жесткость и укорачивание соединительной ткани, больным назначается массаж и лечебная физкультура. Комплексное лечение включает использование ортопедических вкладышей с углублением в центре пятки, различных стелек и подпяточников.
Для того чтобы купировать воспалительный процесс, применяют физиотерапевтические процедуры – грязевые аппликации, минеральные ванны. В запущенных случаях более эффективны такие методы, как лазерная, ударно-волновая и ультразвуковая терапия, кортикостероидные инъекции, радиотерапия.
Если консервативная терапия не приводит к желаемому результату, то костные наросты удаляются хирургическим путем.
Во время лечения пациенту рекомендуется:
- снизить нагрузку на стопы, прекратить на время спортивные тренировки, работникам физического труда сделать перерыв;
- носить «правильную» обувь, желательно ортопедическую, или дополнять обычные туфли специальными вкладышами-стельками;
- на ночь надевать на стопы ортопедические шины-корректоры.
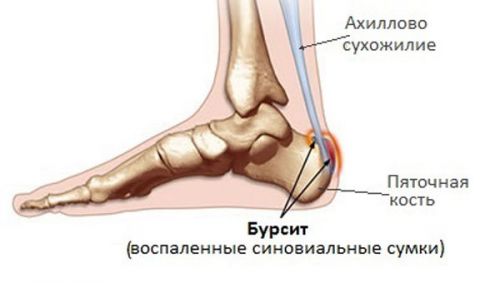
Бурсит
Воспалительный процесс в суставной сумке ахиллова сухожилия, именуемой также бурсой, называется бурситом. В зависимости от причины, вызвавшей подпяточный бурсит, выделяют 3 вида заболевания:
- гнойный. При попадании инфекции воспаление локализуется около плюсневой кости, и может приводить к абсцессу;
- туберкулезный. Характерными признаками этого вида бурсита является появление выраженной отечности и свищей;
- гонорейный. Воспалительный процесс отличается сильными и резкими болями.
Таким образом, существует две основные причины, которые влияют на возникновение бурсита: механическая и инфекционная. Травмам сухожилий и костей сочленения подвержены преимущественно спортсмены и люди, занятые на тяжелом производстве. Не менее часто по поводу бурсита обращаются к врачу и женщины, которые предпочитают ходить на высоком каблуке или носить слишком тесную обувь. Постоянное ношение такой обуви вызывает деформацию стоп, и равномерное распределение нагрузки нарушается.
Инфекционный бурсит возникает из-за попадания болезнетворных микроорганизмов через лимфу в синовиальную сумку. Инфекция может проникать как через кожные покровы и мягкие ткани при различных травмах, так и от больных органов
При бурсите различной этиологии болит пятка с внутренней стороны стопы, кожа над пораженным местом краснеет, и появляется отек. Для гнойной формы заболевания характерно повышение температуры тела, появление головной боли, тошноты и рвоты.
Диагностика и лечение
Диагностируют бурситы с помощью проведения магнитно-резонансной томографии или рентгена. Для купирования симптомов и устранения причины применяют соответствующее лечение:
- антибиотики для борьбы с инфекцией;
- кортикостероидные инъекции для снятия острого болевого синдрома;
- нестероидные противовоспалительные препараты, снимающие воспаление и боль;
- ингибиторы ферментов, антибактериальные средства для лечения бурсита, возникшего на фоне артрита;
- при травмах больная конечность нуждается в обязательной иммобилизации, любые нагрузки на пораженную стопу исключаются;
- если бурсит вызван деформацией ступней, назначается ношение ортопедических приспособлений – обуви, стелек, подпяточников, шин и ортезов;
- после завершения острого периода проводится физиотерапия и массаж.
В запущенных и тяжелых случаях, в частности, при посттравматическом бурсите, может быть назначено оперативное вмешательство.
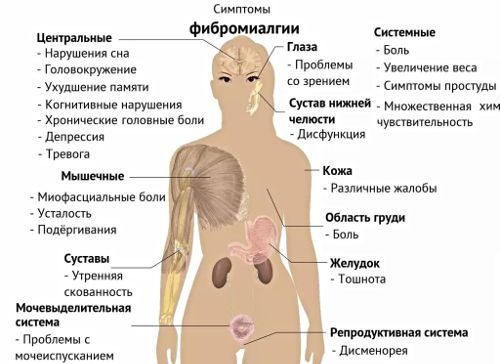
Фибромиалгия
Среди врачей до сих пор не утихают споры о том, является ли фибромиалгия заболеванием. Дело в том, что диагностировать этот вид мышечно-скелетной боли существующими методами не удается. Однако игнорировать симптомы пациент не в состоянии, и жалуется на такие проявления:
- потеря чувствительности на внешней и внутренней поверхности пятки;
- ощущение тяжести в ногах, быстрая утомляемость;
- отсутствие бодрости после ночного сна;
- чувство отекания суставов верхних и нижних конечностей;
- боли в пятках по утрам, и постепенное стихание к вечеру;
- плохое настроение;
- беспокойный сон;
- судороги ног;
- низкий болевой порог;
- повышенная чувствительность к холоду или жаре.
Поскольку многие медицинские работники не признают диагноза фибромиалгии, он ставится методом исключения других патологий
Диагностика и лечение
Нет сомнений в том, что фибромиалгия – проблема сложная, и требует комплексного подхода. Дифференциальная диагностика проводится с ревматическими патологиями и артритом. Для этого назначаются лабораторные анализы на глюкозу, гормоны щитовидной железы, ревматоидный фактор, содержание кальция в организме, СОЭ. Заключительный этап – проверка чувствительности парных (триггерных) точек на теле пациента.
Терапия фибромиалгий строго индивидуальна, и может включать:
- медикаментозное лечение – антидепрессанты, антиэпилептические препараты, нестероидные противовоспалительные средства, иногда бензодиазепины (Диазепам, Зопиклон);
- физиотерапию и массаж;
- лечебную физкультуру;
- сеансы психотерапии;
- бальнеотерапию.
В отдельных случаях практикуется криотерапия – охлаждение тела до -150° на короткий срок, лечение гвайфенезином, а также иглоукалывание. Лечение холодом подходит далеко не всем пациентам, и используется пока только в Японии. Польза Гвайфенезина также под вопросом, а акупунктура может действительно помочь в устранении боли и воспаления.
Артрит
Суставы стоп, как правило, поражаются при ревматоидном артрите, который затрагивает подтаранный и таранно-пяточно-ладьевидный суставы, а также связки, соединяющие пяточную область с фалангами пальцев. Оба сустава представляют собой неразрывное сочленение, вокруг их общей оси вращения происходит супинация и пронация стоп.
Воспалительный процесс в суставных тканях при артрите вызывает серьезный дискомфорт у пациента, по мере прогрессирования заболевания дискомфорт переходит в болезненность. Если не предпринимать попыток вылечиться, болевой синдром становится все более сильным.
На этой стадии боль появляется только после физической нагрузки, но впоследствии все чаще возникает и в состоянии покоя. Ограждая пятку от нагрузок, человек старается перенести вес тела на переднюю или внешнюю часть стопы, потому что наступать на пятку очень больно.
Самостоятельно артрит не проходит, и в дальнейшем боли только усиливаются. При отсутствии адекватной терапии происходит деформация стоп, в области сочленения пятки и голени наблюдается отечность и покраснение. Больной ощущает постоянную боль в ногах и уже не может передвигаться без костылей или трости.
При запущенных формах артрита ходить без дополнительной поддержки невозможно
Почему возникает артрит, и какие факторы его провоцируют? Наиболее распространенными причинами заболевания являются следующие:
- высокие физические нагрузки на суставы нижних конечностей. С этим сталкиваются, как правило, профессиональные спортсмены и люди, имеющие лишний вес;
- травмы пятки нередко приводят к возникновению воспалительного процесса;
- врожденные и приобретенные деформации ног – коленных суставов, стоп;
- нарушение обмена веществ в организме, неправильное питание – злоупотребление пуриносодержащими продуктами может привести к накоплению мочевой кислоты и отложению солей в суставах;
- перенесенные инфекционные заболевания;
- наследственная предрасположенность.
Диагностика и лечение
Диагностические мероприятия включают проведение рентгенологического исследования и лабораторные анализы крови. На снимках можно увидеть степень поражения сустава, а по результатам анализа крови определяют тип инфекции, которая является виновником болезни. Чтобы подтвердить или опровергнуть диагноз, назначается пункция внутрисуставной жидкости.
На ранних стадиях артрит полностью излечим, при запущенных формах заболевания возможно только снижение интенсивности симптомов.
Для лечения применяются такие препараты:
- нестероидные противовоспалительные средства;
- хондропротекторы для восстановления суставных тканей (на 1-ой и 2-ой стадиях болезни);
- лекарства для местного применения (мази, гели, кремы, растирки и компрессы);
- внутрисуставные инъекции глюкокортикостероидов (на 3-ей и 4-ой стадиях);
- антидепрессанты (больным с инвалидностью).
Помимо лекарственных средств, при артрите назначаются физиопроцедуры, которые помогают справиться с болью и воспалением. Эффективны в данном случае тепловые процедуры и ультрафонофорез, которые проводятся курсами по 10-15 сеансов.
После снятия острых симптомов применяются парафиновые аппликации и ванночки для ног с растительными компонентами – алоэ, можжевельником, цветками сирени и сеном. Такие процедуры действуют расслабляюще на всю стопу, уменьшая болезненные ощущения и возвращая человеку нормальную двигательную способность.
Пациентам с диагнозом «артрит» очень полезны кисломолочные продукты, но молоко – под запретом
Не менее важной частью терапии является диетическое питание, которое особенно актуально для людей с избыточным весом.
Растяжение или разрыв сухожилий
Боль в пяточной области может возникать и из-за растяжения связок голеностопа или ахиллова сухожилия, а также вследствие их разрыва. Причиной такого состояния может быть травма либо низкая эластичность связочного аппарата, что более характерно для лиц пожилого возраста.
Клиническая картина при растяжении и разрыве сухожилий голеностопа такова:
- резкая боль в пятке снаружи, а также сзади и по бокам сочленения голени и стопы;
- отечность и покраснение;
- утрата двигательной способности – пациент не может встать на ноги, стоять или ходить.
При растяжении и разрыве ахиллова сухожилия наблюдаются следующие признаки:
- острый болевой синдром локализуется в задней части пятки, при движениях стопы боль усиливается,
- поскольку ахиллово сухожилие не участвует в реализации опорной функции, пациент может стоять, хотя передвигаться самостоятельно все же не получается.
Разрыв ахиллова сухожилия – очень болезненное состояние, при котором движение голеностопного сустава серьезно нарушается
Диагностика и лечение
Чтобы определить растяжение или разрыв сухожилий, достаточно осмотра травматолога, который проведет функциональные тесты. В некоторых случаях может назначаться магнитно-резонансная томография или УЗИ.
При растяжениях лечение проводится в два этапа: лечебный и реабилитационный. Лечебный период включает такие мероприятия:
- прикладывание холодного компресса в первые 36 часов после травмы;
- в следующие трое суток используют согревающие компрессы;
- для снятия боли назначается прием нестероидных противовоспалительных препаратов (Нурофен, Диклофенак, Баралгин);
- иммобилизация конечности посредством наложения тугой повязки;
- исключение любой физической нагрузки на ноги в течение 2-3 месяцев.
В реабилитационном периоде пациентам рекомендуется ношение ортопедической обуви, выполнение лечебных упражнений и массаж.
При разрыве сухожилий показано оперативное вмешательство, поскольку самостоятельно сухожилие не восстанавливается. В случае недавнего разрыва возможно сшивание поврежденных тканей через кожу, без разреза. Застарелые травмы лечатся открытым способом – сухожилие ушивается, и выполняется его пластика. Если ахиллово сухожилие подвергается частому травмированию, производят укрепление ахилла частью бедренной фасции пациента.
Таким образом, боль в пятке с внутренней стороны может быть симптомом многих заболеваний, поэтому визит к врачу лучше не откладывать. Своевременное лечение позволит избежать многих осложнений, а возможно, и хирургического вмешательства.
Частые вопросы
Какие могут быть причины боли в пятке сбоку с внутренней стороны?
Боль в пятке сбоку с внутренней стороны может быть вызвана различными причинами, такими как пяточный шпор, пяточная бурсит, ахиллобурсит, а также травмой или перенапряжением связок и сухожилий.
Какие симптомы могут сопровождать боль в пятке сбоку с внутренней стороны?
Помимо боли в пятке сбоку с внутренней стороны, могут наблюдаться отечность, покраснение, ощущение жжения, ограничение движения и даже повышенная температура в области пятки.
Как можно облегчить боль в пятке сбоку с внутренней стороны?
Для облегчения боли в пятке сбоку с внутренней стороны можно применять лечебные упражнения, массаж, применение холода, использование ортопедической обуви, а также при необходимости обращение к врачу для назначения лечения и рекомендаций.
Полезные советы
СОВЕТ №1
Обратитесь к врачу-ортопеду для профессиональной консультации и диагностики проблемы с пяткой. Только специалист сможет определить причину боли и назначить соответствующее лечение.
СОВЕТ №2
Избегайте ношения неудобной обуви, особенно с высокими каблуками или плоскими подошвами, чтобы снизить нагрузку на пятку и уменьшить дискомфорт.
СОВЕТ №3
Попробуйте использовать ортопедические стельки или подушечки для обуви, которые могут помочь смягчить удар при ходьбе и уменьшить болевые ощущения в пятке.