Проведение пластической операции для того, чтобы восстановить анатомически правильную форму сустава и его функциональность принято классифицировать как артропластику. Такая методика может использоваться при лечении заболеваний практически во всех суставах, однако чаще всего используется артропластика мелких суставов, артропластика тазобедренного сустава. Как правило, такая процедура способствует быстрой регенерации опорно-двигательного аппарата и нормализации общего состояния пациента.
Виды артропластики
В современном эндопротезировании существуют следующие виды артропластики:
- Остеотомия в 1 плюснефаланговом суставе – такая форма предусматривает удаление экзостоза с головки сустава этой кости. Нередко такая процедура выполняется совместно с укорачивающей остеотомией.
- Резекционная – при проведении такого рода артропластики выполняется резекция поверхности сустава для внедрения протеза из связок и фасций. Такая процедура позволяет предупредить анкилоз, обеспечивая максимальную суставную подвижность.
- Костно-хрящевая – предусматривает проведение мозаичной артропластики и операции Тычинкиной. Наиболее часто такое вмешательство используется при отсутствии положительного эффекта после консервативной терапии.
Как правило, после всех видов артропластики требуется реабилитационный курс послеоперационной физиотерапии, который может быть достаточно длительным.
Показания к проведению процедуры
Прямыми показаниями для выполнения операции является полное отсутствие двигательной активности в соединяющихся костях.
Помимо этого, операция рекомендуется к проведению у пациентов со следующими нарушениями:
- неправильно сросшиеся внутрисуставные вывихи и переломы, в том числе пальцев на ногах;
- деформирующие артрозы;
- двусторонний анкилоз коленного сустава;
- отсутствие подвижности в 2 крупных суставах.
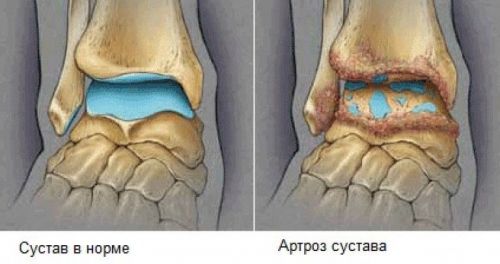
Изменения при артрозе деформирующего характера, требующие выполнения артропластики
Артропластика тазобедренного сочленения выполняется только при отсутствии положительной динамики после комплексного лечения. В этом случае важно, чтобы пациент знал, что такая процедура может быть произведена повторно, потому что иногда протез изнашивается, требуя замены.
Чаще всего выполняется протезирование коленного, тазобедренного и локтевых суставов, так как они обладают способностью двигаться вокруг сагиттальной (собственной) оси. Артропластика плечевого сустава проводится намного реже.
Противопоказания
Несмотря на эффективность артропластики, существует ряд противопоказаний, при которых не рекомендуется хирургическое вмешательство.
К ним можно отнести:
- развитие острого воспалительного процесса;
- значительная атрофия, ссадины и раны в голеностопном суставе, тазобедренном и коленном;
- гнойно-воспалительные заболевания кожного покрова;
- присутствие большого количества рубцовой ткани, которую необходимо обязательно иссекать перед операцией;
- подростковый и детский возраст;
- временным противопоказанием является незначительные атрофические изменения в мышцах стопы.
До начала артропластики необходимо оценить общее состояние пациента, его возрастную категорию, образ жизни и состояние нервной системы. Кроме того, необходимо учитывать, что если функция пораженного сустава может быть замещена соседними соединительными тканями, прямые показания для проведения операции отсутствуют.
Ход операции
Решение о проведении артропластики принимается непосредственно врачом, который основывается на результатах проведенной диагностики и интенсивности болевого симптома.
Операция выполняется по стандартной технологии, с небольшими нюансами, которые зависят от того, в каком месте она проводится:
На колене
Артропластика коленного сустава отличается, например, от вмешательства в области таза. В ходе оперативной хирургии на колене резекция выполняется на внутренней части ноги, чуть выше (на 15 см) от зазора сустава, и постепенно опускается к колену. После этого хирург проводит тройной надрез в области мышечного сухожилия.
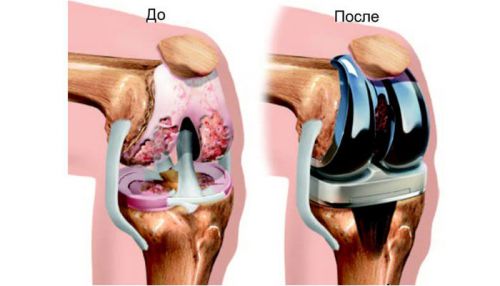
Артропластика колена позволяет восстановить функциональность сустава
Область соединения надколенника и бедренной кости рассекается для освобождения непосредственно сустава и с помощью хирургического инструментария выполняется дальнейшее разделение связок на коленной чашечке с ручным разрушением соединений кости для того, чтобы его оголить. Далее проводится замена коленного сустава, рана закрывается, а конечность иммобилизуется. По истечении некоторого времени пациенту назначается комплекс физкультуры, при которой разрабатывается не только область колена, но и голеностоп, в том числе и ступня.
Тазобедренный сустав
Такую операцию часто называют артропластикой резекционной (РА) или эксцизионной. Как правило, такое протезирование достаточно сложно и выполняется с использованием общего наркоза.
После того, как мягкие ткани разъединены, тазобедренная капсула вначале вскрывается, после чего отсекается, а головка бедренной кости вывихивается в рану. В том случае, когда головка не повреждена, для того, чтобы сформировать прокладку между суставами, снаружи бедра берется фасция или используются специальные аллопластические колпачки.
После того, как головка вправлена в вертлужную впадину, усеченные ранее мышцы подшиваются и послойно накладываются на раневую полость. На конечном этапе резекции сустав фиксируется специальным лангетом, а при необходимости используется груз для вытяжения. Спустя 3 недели рекомендуется приступить к минимальным физическим нагрузкам.
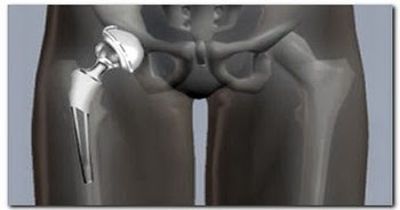
Эндопротез для тазобедренной артропластики выполнен из современных материалов, обеспечивающих нормальное функционирование сустава
При тяжелом коксартрозе хирургическое вмешательство чаще всего предусматривает резекцию с углублением в вертлужную впадину. При этом больному имплантируется эндопротез и проводится курс реабилитации.
На плечевом суставе
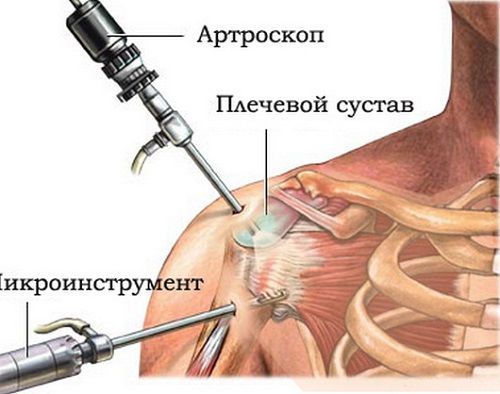
Несмотря на то, что плечо – это наиболее подвижный орган у человека, артропластика в этой области проводится крайне редко, так как ее проведение сопровождается определенными трудностями.
Резекция выполняется при помощи крючкообразного разреза, который отводит клювовидно-плечевую мышцу и медиально короткую головку в двуглавой мышце. Затем отсекается подлопаточная мышца от плечевой кости и рассекается капсула. Плечевая головка отделяется широким долотом от лопатки, а затем снова формируется.
Артроскопия в области плеча применяется при различных заболеваниях, в том числе невыясненной этиологии
Далее берется широкая фасция с области бедра, заводится между вновь сформированной поверхностью сустава и подшивается к окружающим мягким тканям и головка вправляется. На конечном этапе операции раневая поверхность зашивается послойно с введением катетера для того, чтобы избежать образования гематомы. Спустя 1 месяц повязка заменяется сначала отводящей шиной, а затем клиновидной подушкой.
Прогноз
Как правило, большая часть прооперированных пациентов возвращаются к нормальному состоянию. Благодаря современным технологиям и материалам, из которых изготавливаются эндопротезы, они постепенно обрастают живой тканью и позволяют человеку вести привычную деятельность.
Однако не следует исключать развитие возможных осложнений, которые могут присутствовать при любом хирургическом вмешательстве в организм. К ним относятся аллергическая реакция на применение наркоза, возможное развитие кровотечения, образование рубцовой ткани, а также инфицирование, которое может привести к отторжению протеза.
При благоприятном течении операции и успешных реабилитационных мероприятий нормальная физическая активность после проведения артропластики наблюдается по истечении 3-6 месяцев. Самое важное – это своевременное обращение к врачу на ранней стадии развития патологических изменений в суставах.
Частые вопросы
Какие суставы чаще всего подвергаются артропластике?
Чаще всего подвергаются артропластике суставы коленного, тазобедренного и плечевого суставов.
Каковы основные показания для проведения артропластики суставов?
Основные показания для проведения артропластики суставов включают тяжелые формы остеоартрита, ревматоидный артрит, травматические повреждения суставов и другие заболевания, которые приводят к разрушению суставной поверхности.
Полезные советы
СОВЕТ №1
После артропластики суставов очень важно следовать рекомендациям врача по реабилитации. Это включает в себя физическую терапию, упражнения для восстановления движения и укрепления мышц, а также контроль за нагрузкой на сустав.
СОВЕТ №2
После операции необходимо внимательно следить за состоянием раны, при необходимости обращаясь к врачу. Также важно соблюдать гигиену и предотвращать возможные осложнения, связанные с инфекцией.
СОВЕТ №3
После артропластики суставов рекомендуется вести здоровый образ жизни, включая балансированное питание, отказ от вредных привычек и поддержание оптимального веса, чтобы уменьшить нагрузку на восстановленный сустав.